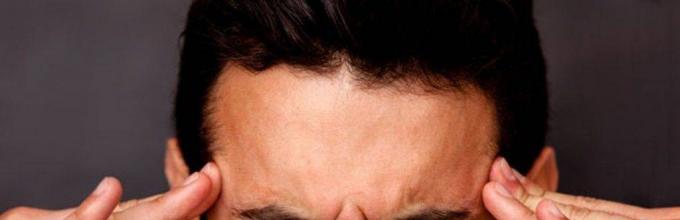
ही सर्व समान पॅथॉलॉजीची नावे आहेत) हा एक धोकादायक रोग आहे जो बर्याचदा मृत्यू किंवा रुग्णाच्या खोल अपंगत्वाकडे नेतो.
अशा रूग्णांवर उपचार केवळ न्यूरोलॉजिकल इंटेन्सिव्ह केअर युनिटमध्येच केले जातात, परंतु प्रथम (आपत्कालीन) काळजी हॉस्पिटलपूर्व टप्प्यावर दिली पाहिजे आणि बहुतेकदा या समस्येचे निराकरण अशा लोकांच्या खांद्यावर येते ज्यांचा काहीही संबंध नाही. औषध.
पुनर्वसन प्रमाणेच - प्रथम चरण विशेष वैद्यकीय संस्थांमध्ये केले जातात आणि त्यानंतर स्थानिक डॉक्टर आणि त्याच्या नातेवाईकांच्या देखरेखीखाली रुग्णाला घरी सोडले जाते. त्यांच्या प्रयत्नांवर आणि परिश्रमावर तसेच रुग्णाच्या इच्छाशक्तीवर पुढील पुनर्प्राप्तीसाठी रोगनिदान अवलंबून असते.
त्यांच्या रोगजनक यंत्रणेवर अवलंबून, स्ट्रोक इस्केमिक आहेत आणि. जर पहिल्या प्रकरणात मज्जासंस्थेच्या ऊतींचे नुकसान रक्ताभिसरणाच्या विफलतेमुळे उत्तेजित झाले असेल तर दुसर्या प्रकरणात रक्तस्राव आणि मेंदूच्या एका विशिष्ट भागाला पोसणारे जहाज आहे. हे वैशिष्ट्य रुग्ण व्यवस्थापनाची युक्ती निर्धारित करते - वरील प्रत्येक प्रकरणातील स्ट्रोक केअर अल्गोरिदम पूर्णपणे भिन्न असेल. स्ट्रोकसाठी प्रथमोपचारामध्ये कोणतेही विशेष फरक नसतात आणि विशिष्ट थेरपी निदान उपायांच्या संचानंतरच निर्धारित केली जाऊ शकते.
कृपया लक्षात घ्या की कोणताही उपचार केवळ न्यूरोलॉजिस्ट किंवा थेरपिस्टद्वारेच लिहून दिला जातो. जी थेरपी घरच्या घरी नव्हे तर विभागात केली जाईल, ती डॉक्टरांनी वैयक्तिकरित्या निवडली आहे आणि ज्या लोकांना औषध समजत नाही त्यांनी चालू असलेल्या उपचारांमध्ये कोणत्याही प्रकारे व्यत्यय आणू नये. रुग्णांद्वारे औषधे घेण्याच्या नियमिततेचे सतत निरीक्षण करणे हे त्यांचे एकमेव कार्य आहे.
आणखी एका वैशिष्ट्याकडे लक्ष द्या - लेखात फक्त औषधांचे गट आणि काही नावे आहेत. रुग्ण व्यवस्थापनाची युक्ती, तसेच औषधे घेण्याची वारंवारता, केवळ उपस्थित डॉक्टरांद्वारेच निर्धारित केली जाऊ शकते.
उद्दिष्टे आणि उपचारांचे टप्पे
सर्व स्ट्रोक उपचार अनेक टप्प्यात विभागले जाऊ शकतात:
- प्री-हॉस्पिटल स्टेजवर मदत. बहुतेकदा, रुग्णवाहिका संघाच्या आगमनापूर्वीच ते प्रदान केले जाणे आवश्यक आहे, कारण या परिस्थितीत जवळजवळ प्रत्येक मिनिट मोजले जाते. या कार्याची पूर्तता अशा लोकांसाठी देखील शक्य आहे जे औषधाशी संबंधित नाहीत. या सर्वांचा उद्देश एखाद्या व्यक्तीची महत्त्वपूर्ण कार्ये (नाडी, श्वसन, रक्तदाब पातळी) नियंत्रित करणे आणि आवश्यक असल्यास, पुनरुत्थान उपाय सुरू करणे किंवा सुरू करणे. या टप्प्याचा उद्देश रुग्णाला अतिदक्षता विभागाच्या रुग्णालयात आणणे हा आहे. प्री-हॉस्पिटल स्टेजवर वैद्यकीय सेवा देण्याच्या महत्त्वावर लक्ष केंद्रित करणे आवश्यक आहे. सेरेब्रल गोलार्धांच्या कोणत्या बाजूवर परिणाम झाला आहे याची पर्वा न करता (जरी उजव्या टेम्पोरल गायरसच्या प्रदेशात नेक्रोसिस आहे, जे सर्वात गंभीर कोर्सद्वारे वैशिष्ट्यीकृत आहे), सर्व समान, सक्षमपणे आणि वेळेवर हस्तक्षेप करून, रोगनिदान. रोग जास्त आशावादी असेल.
- सर्वसाधारणपणे आपत्कालीन काळजी (आदर्शपणे हृदयविज्ञान) पुनरुत्थान. एखाद्या व्यक्तीला इस्केमिक प्रकाराच्या तीव्र अपुरेपणाचे निदान झाल्यास, उपचाराचा मुख्य घटक थ्रोम्बोलाइटिक असेल. रक्ताच्या गुठळ्या विरघळण्यास हातभार लावणाऱ्या औषधांच्या परिचयामुळे, शक्य तितक्या लवकर इस्केमिक क्षेत्रामध्ये रक्त परिसंचरण पुनर्संचयित करणे शक्य आहे. कधीकधी ही औषधे क्षणिक इस्केमिक आक्रमणासह देखील दिली जातात. मग सेंद्रिय नुकसान टाळणे सामान्यतः शक्य आहे.
- न्यूरोलॉजी विभागाच्या परिस्थितीत पुनर्वसन आणि नंतर एका विशेष केंद्रात. उपायांचा हा संच न्यूरोलॉजिकल लक्षणे थांबवणे, तसेच रुग्णाची मूलभूत जीवन कौशल्ये पुनर्संचयित करण्यासाठी आहे जी त्याला स्वत: ची काळजी घेण्यासाठी आवश्यक आहे. यामध्ये चालणे, आणि उच्चार (), आणि हातांची उत्तम मोटर कौशल्ये यांचा समावेश होतो. फिजिओथेरपी व्यायामाचे एक कॉम्प्लेक्स, विविध तंत्रांचा वापर करून फिजिओथेरपी केली जाते. खरं तर, रुग्ण सुरवातीपासून आयुष्य सुरू करतो - तो वाचणे, लिहिणे, बोलणे, चालणे, मूलभूत माहिती (नाव, आडनाव, वय, नातेवाईकांची नावे इ.) लक्षात ठेवणे शिकतो.
- बाह्यरुग्ण आधारावर उपचार. पुनर्वसन अभ्यासक्रम पूर्ण झाल्यानंतर, रुग्णाला स्थानिक सामान्य चिकित्सक आणि न्यूरोपॅथॉलॉजिस्टच्या देखरेखीखाली उपचारांसाठी घरी पाठवले जाते. या स्टेजचा उद्देश रुग्णाच्या स्थितीचे आणखी स्थिरीकरण आणि तीव्र रक्ताभिसरण अपयशाच्या पुनरावृत्तीस प्रतिबंध आहे. बाह्यरुग्ण आधारावर, स्ट्रोक झालेला व्यक्ती अशी औषधे घेतो ज्यांच्या कृतीचा उद्देश रक्तदाब (अँजिओटेन्सिन-कन्व्हर्टिंग एन्झाइम इनहिबिटर, बीटा-ब्लॉकर्स आणि लघवीचे प्रमाण वाढवणारा पदार्थ) स्थिर करण्यासाठी आहे, तसेच अशी औषधे घेतात ज्यांची कृती सुधारण्यासाठी आहे. चिंताग्रस्त ऊतींचे ट्रॉफिझम (पिरासिटाम आणि अॅक्टोव्हगिन). दुसऱ्या शब्दांत, हृदय व रक्तवाहिन्यासंबंधी अपघातानंतर रुग्णाची आणखी पुनर्प्राप्ती होते.
स्ट्रोकचे प्रकार

पॅथोजेनेटिक यंत्रणेवर अवलंबून, स्ट्रोक सहसा दोन प्रकारांमध्ये विभागले जातात:
- - चयापचय प्रक्रियेसाठी आवश्यक पोषक आणि ऑक्सिजनसह रक्त मिळत नाही या वस्तुस्थितीमुळे मेंदूच्या एका विशिष्ट भागाचे नेक्रोसिस होते.
- हेमोरेजिक - नेक्रोसिस देखील त्याच प्रकारे उद्भवते, परंतु या परिस्थितीत ते रक्तस्रावाशी संबंधित असेल. या बदल्यात, या प्रकारची तीव्र सेरेब्रोव्हस्कुलर अपुरेपणा सामान्यत: आणखी दोन उपप्रजातींमध्ये विभागली जाते - सबराक्नोइड हेमोरेज आणि स्ट्रोक स्वतः. पहिल्या प्रकरणात, सेरेब्रल कॉर्टेक्स आणि सबकॉर्टिकल स्ट्रक्चर्सचे एक घाव आहे (दुसर्या शब्दात, सबराक्नोइड स्पेसचा हेमॅटोमा होतो), आणि क्लासिक हेमोरेजिक स्ट्रोकसह, मेंदूच्या पॅरेन्कायमाला नुकसान होते (हेमोरेज मेडुलामध्ये स्थित आहे. oblongata, pons किंवा cerebellum).
क्षणिक इस्केमिक हल्ला हा स्ट्रोक नसतो. होय, या रोगाच्या घटनेमुळे तीव्र डोकेदुखी होते आणि रुग्णाच्या वयाची पर्वा न करता, नेक्रोसिसचे फोकस तयार होत नाही.
म्हणजेच, ही समस्या पॅथोफिजियोलॉजिकल स्वरूपाची आहे, हिस्टोलॉजिकल नाही, याचा अर्थ त्याचा उपचार करणे सोपे होईल. परंतु त्याचप्रमाणे, सिटी क्लिनिकल हॉस्पिटल (सिटी क्लिनिकल हॉस्पिटल) मध्ये हॉस्पिटलायझेशन आवश्यक असेल.
सर्वात मनोरंजक काय आहे, हा रोग बर्याचदा साजरा केला जातो - वयाच्या 21 व्या वर्षीही, मुले आणि मुली (प्रामुख्याने व्हीव्हीडी ग्रस्त) अशा निदानाने न्यूरोलॉजिकल विभागात येतात. एक नमुनेदार चित्र - माणूस घाबरला होता, चक्कर आला होता, दाब वाढला होता आणि तो पडला होता, परंतु सीटी स्कॅनवर स्ट्रोकची कोणतीही चिन्हे नाहीत. निष्कर्ष - त्याला TIA, एक क्षणिक इस्केमिक हल्ला आहे.
इस्केमिक स्ट्रोक (मेंदूचा इन्फेक्शन)
या प्रकरणात, औषधांची नियुक्ती न्याय्य आहे, ज्याची कृती रक्ताच्या गुठळ्या विभाजित करून रक्त प्रवाह सामान्य करण्याच्या उद्देशाने आहे जी मेंदूच्या विशिष्ट भागात रक्तपुरवठा करणार्या वाहिनीला अडथळा आणते. थेरपीचे आणखी एक तितकेच महत्त्वाचे क्षेत्र म्हणजे न्यूरोप्रोटेक्शन. सर्वात सामान्यतः वापरले जाणारे न्यूरोप्रोटेक्टर म्हणजे अॅक्टोवेगिन, जे नेक्रोटिक प्रक्रियेमुळे प्रभावित झालेल्या भागात पुनर्संचयित करण्यात मदत करते.
हेमोरेजिक स्ट्रोक (इंट्रेसरेब्रल हेमॅटोमा)
या प्रकरणात, एक सर्वात धोकादायक रोग आहे जो रुग्णाच्या भविष्यातील जीवनावर प्रश्नचिन्ह निर्माण करतो. उपचारांसाठी, हेमोस्टॅटिक्स (डायसिनोन, एटामसीलेट, एमिनोकाप्रोइक ऍसिड) आणि लघवीचे प्रमाण वाढवणारा पदार्थ (लूप आणि ऑस्मोटिक) वापरली जातात. पहिली औषधे हेमॅटोमाच्या भागात रक्त परिसंचरण कमी करण्यास मदत करतात आणि नंतरची औषधे शरीरातून द्रव काढून टाकण्यास मदत करतात. या प्रकारचा स्ट्रोक बरा करणे फार कठीण आहे, विशेषतः जर. ते होण्यासाठी, एक लहान भांडे फोडणे पुरेसे असेल.

बहुधा, रुग्ण त्याच्या आयुष्याच्या शेवटपर्यंत पडून राहील, आणि कोणतेही औषध त्याला त्याच्या पूर्वीच्या आयुष्यात परत येण्यास मदत करणार नाही, त्याला बरे करण्याचा कोणताही मार्ग नाही.
क्षणिक इस्केमिक हल्ला (TIA) किंवा मायक्रोस्ट्रोक
नेक्रोसिसच्या फोकसच्या अनुपस्थितीत, अशी औषधे लिहून देण्याची शिफारस केली जाते जी आपल्याला गर्भाशयाच्या ग्रीवेच्या प्रदेशात व्हॅसोस्पाझम आणि इंटरव्हर्टेब्रल वेदना थांबवू देते (जर असेल तर) - NSAIDs आणि antispasmodics चे संयोजन सर्वात योग्य आहे. याव्यतिरिक्त, एक्यूपंक्चरचे तंत्र रीलेप्स टाळण्यासाठी देखील न्याय्य आहे.
प्रथम चिन्हे आणि लक्षणे
एखाद्या व्यक्तीला उजव्या बाजूचा किंवा डावीकडील स्ट्रोक असला तरीही, खालील लक्षणे वैशिष्ट्यपूर्ण असतील:
- रक्तदाब वाढणे;
- चेतना आणि भाषणाचे उल्लंघन;
- चेहर्यावरील विकृती.
त्यांचा कालावधी भिन्न असू शकतो आणि वेळेत रोगाच्या प्रकटीकरणाची सुरुवात ओळखणे फार महत्वाचे आहे.
महत्वाचे!
हे मनोरंजक आहे!
त्याच्या "कामां" द्वारे बरेच नुकसान करणारे एक चार्लॅटन म्हणजे "प्राध्यापक" न्यूमीवाकिन - खरं तर, या व्यक्तीचा औषधाशी कधीच संबंध नव्हता आणि कधीच नव्हता, परंतु आयुष्यभर त्याने एक सामान्य पत्रकार म्हणून काम केले, शिवाय, "यलो प्रेस" मध्ये. त्याच्या "सिद्धांत" नुसार, हायड्रोजन पेरोक्साईड (स्ट्रोकच्या तीव्र कालावधीसह) वापरून एखाद्या व्यक्तीला असलेले सर्व रोग सहजपणे पराभूत केले जाऊ शकतात. कथितपणे, पेरोक्साइड कसा तरी "चमत्कारिकरित्या" मणक्यावर परिणाम करतो आणि हे आपल्याला शक्य तितक्या लवकर परिस्थिती सुधारण्यास अनुमती देते. खरं तर, हायड्रोजन पेरोक्साइड, आहारातील पूरक आहारासह एक अद्भुत आहाराप्रमाणे, स्ट्रोकसह मदत करणार नाही. होमिओपॅथी ही एक अशीच फसवणूक आहे - ती वस्तुतः औषध नाही, परंतु एक पॅरामेडिकल दिशा आहे ज्याला कोणताही पुरावा नाही.

मिस्टलेटो आणि सोफोरा संग्रह
रुग्णाला अर्धांगवायू करताना आणि स्ट्रोकचे परिणाम काढून टाकताना, मिस्टलेटो आणि सोफोरापासून तयार केलेले हे औषध वापरण्याची शिफारस केली जाते. येथे प्रिस्क्रिप्शन आहे:
- दोन्ही वनस्पतींचे 100 ग्रॅम गवत घ्या;
- त्यांना 1 लिटर उकळत्या पाण्यात घाला आणि एका दिवसासाठी आग्रह करा;
- दिवसातून एकदा 1 ग्लास प्या.
पांढरा स्टेप टिंचर
इस्केमिक स्ट्रोक (परंतु आणीबाणीसाठी नाही) आणि न्यूरोलॉजिकल अपुरेपणाच्या घरगुती उपचारांसाठी, पांढर्या पायाचे टिंचर वापरण्याची शिफारस केली जाते, ज्याला लोकप्रियपणे "सुई" म्हणतात. ते खालीलप्रमाणे तयार करा:
- 200 ग्रॅम गवत 400 मिली एथिल अल्कोहोल 96% मध्ये ओतले जाते.
- परिणामी रचना एका दिवसासाठी ओतली जाते.
- दिवसातून दोनदा एक चमचे घ्या.
स्ट्रोक विरुद्ध पिवळ्य फुलांचे एक रानटी फुलझाड
न्यूरोलॉजी, जरी रुग्णाला अपंगत्व असेल आणि अर्धांगवायू असला तरीही, त्यावर साध्या लोक उपायांनी उपचार केले जाऊ शकतात (अर्थातच, हृदयविकाराचा झटका येऊ नये म्हणून निर्धारित कार्डिओलॉजिकल औषधांच्या संयोजनात). पिवळ्य फुलांचे एक रानटी फुलझाड एक मद्याकरिता काही पदार्थ विरघळवून तयार केलेले औषध 1 ते 10 च्या प्रमाणात अल्कोहोलसाठी तयार केले जाते, दिवसातून 5 ते दोनदा घेतले जाते, साप्ताहिक कोर्स.
स्ट्रोक विरुद्ध झुरणे cones
या उपायाच्या वापरासाठी संकेत म्हणजे सेरेब्रल इन्फेक्शनच्या परिणामांचे उच्चाटन. फायटोप्रीपेरेशन त्यांच्यापासून मुक्त होण्यास पूर्णपणे मदत करू शकत नाही, परंतु संपूर्ण पुनर्प्राप्ती प्रक्रियेत मदत करणे हे प्राथमिक आहे.

ते तयार करण्यासाठी, 10-15 घेणे पुरेसे असेल आणि त्यांना 1 लिटर उकळत्या पाण्यात घाला. परिणामी ओतणे फिल्टर केल्यानंतर, ते एका ग्लासमध्ये दिवसातून तीन वेळा प्यावे लागेल.
इतर
रुग्णाच्या पुनर्वसनाच्या टप्प्याकडे दुर्लक्ष करून, त्याला केवळ शारीरिक शिक्षणच नाही तर विशेष तयारी (जसे की लिडाझा आणि बिशोफाइट) वापरून फिजिओथेरपी देखील दर्शविली जाईल.
सर्जिकल उपचारानंतर या एजंट्ससह इलेक्ट्रोफोरेसीसचा वापर विशेषतः प्रभावी आहे.
अंदाज आणि प्रतिबंध
तीव्र सेरेब्रोव्हस्कुलर अपुरेपणा (किंवा त्याऐवजी त्याचे परिणाम) सारख्या आजारावर मात करण्यासाठी, हायपरटेन्सिव्ह संकटांच्या घटनेचे प्रभावी प्रतिबंध सुनिश्चित करणे आवश्यक आहे. केवळ औषधांच्या पद्धतशीर वापराने रोगाचा पराभव केला जाऊ शकतो - हा दृष्टिकोन स्ट्रोकच्या बाबतीत देखील सत्य आहे.
दुसऱ्या शब्दांत, रुग्णाला आयुष्यभर अँटीहाइपरटेन्सिव्ह औषधे घ्यावी लागतील - एसीई इनहिबिटर, बीटा-ब्लॉकर्स आणि लघवीचे प्रमाण वाढवणारी. उपचाराची निवड सामान्य चिकित्सक किंवा हृदयरोग तज्ञाद्वारे केली जाईल.
स्ट्रोकच्या रूग्णांमध्ये सामान्यपणे आढळणारी आणखी एक गुंतागुंत म्हणजे नैराश्य. त्याच्या आरामासाठी, ग्लाइसिन, सेडाक्सेन किंवा सेडाविट (नूट्रोपिक्सच्या संयोजनात) वापरण्यास सूचित केले जाते.
स्ट्रोकसाठी प्रथमोपचाराचे अल्गोरिदम: अनोळखी व्यक्तीसाठी, स्वत: ला, रस्त्यावर आणि घरी
या लेखातून आपण शिकाल: स्ट्रोकसाठी प्रथमोपचार काय असावे. स्ट्रोकच्या प्रकारावर अवलंबून, घरी आणि रस्त्यावर आपत्कालीन उपायांची वैशिष्ट्ये.
स्ट्रोकसाठी प्रथमोपचार उपाय म्हणजे कृती आणि उपायांचा एक संच आहे ज्याचा उद्देश केवळ रुग्णाचा जीव वाचवणे नाही. खराब झालेले मेंदूच्या पेशी पुनर्संचयित करण्याची शक्यता आणि मज्जासंस्थेची कार्यक्षम क्षमता त्याच्या तरतूदीच्या वेळेवर आणि अचूकतेवर अवलंबून असते. परदेशी आणि देशांतर्गत तज्ञांच्या मते, रुग्णाला वैद्यकीय संस्थेत पोहोचवण्याचा इष्टतम वेळ आजारपणाच्या क्षणापासून 3 तासांचा असतो (जेवढ्या लवकर चांगले).
प्रथम स्थानावर एखाद्या व्यक्तीमध्ये स्ट्रोक झाल्यास काय करावे
स्ट्रोक कुठेही होतो आणि स्ट्रोक कोणताही असो, रुग्णाने स्वतः (जर परिस्थिती अनुमती देत असेल), आणि त्याच्या सभोवतालच्या लोकांनी स्पष्ट अल्गोरिदमनुसार कार्य केले पाहिजे:
- घाबरून जाऊ नका.
- रुग्णाच्या सामान्य स्थितीचे मूल्यांकन करा: चेतना, श्वासोच्छवास, हृदयाचा ठोका, दाब.
- स्ट्रोकची स्पष्ट चिन्हे ओळखा: हात आणि पाय एकतर्फी अर्धांगवायू, विकृत चेहरा, अशक्त बोलणे, बेशुद्धी, आकुंचन.
- 103 वर कॉल करून रुग्णवाहिका बोलवा!
- आजाराची परिस्थिती शोधा (शक्य असल्यास, थोडक्यात).
- पुनरुत्थान (कृत्रिम श्वासोच्छ्वास, ह्रदयाचा मालिश) प्रदान करा, परंतु ते आवश्यक असल्यासच (श्वासोच्छवासाची कमतरता, हृदयाचे ठोके आणि विस्कळीत विद्यार्थी).
- रुग्णाला बरोबर ठेवा - त्याच्या मागे किंवा बाजूला, एकतर थोडेसे वरचे डोके आणि धड किंवा काटेकोरपणे क्षैतिजरित्या.
- फुफ्फुसांमध्ये ऑक्सिजनचा चांगला प्रवेश आणि संपूर्ण शरीरात रक्त परिसंचरण यासाठी परिस्थिती प्रदान करा.
- रुग्णाच्या स्थितीचे निरीक्षण करा.
- जवळच्या रुग्णालयात जाण्यासाठी वाहतुकीची व्यवस्था करा.
वर वर्णन केलेली आपत्कालीन काळजी सामान्यीकृत आहे आणि स्ट्रोकसह शक्य असलेल्या काही परिस्थितींचा त्यात समावेश नाही. घटनांचा क्रम नेहमी वरील अल्गोरिदम प्रमाणेच काटेकोरपणे असणे आवश्यक नाही. रुग्णाच्या स्थितीचे गंभीर उल्लंघन झाल्यास, एकाच वेळी अनेक क्रिया करून, खूप लवकर कार्य करणे आवश्यक आहे. म्हणून, जेव्हा शक्य असेल तेव्हा 2-3 लोकांना मदत करण्यात सहभागी व्हावे. कोणत्याही परिस्थितीत, अल्गोरिदमचे अनुसरण करून, आपण रुग्णाचे जीवन वाचवू शकता आणि पुनर्प्राप्तीसाठी रोगनिदान सुधारू शकता.
सर्व आणीबाणीच्या चरणांचे तपशीलवार वर्णन
स्ट्रोकसाठी प्रथमोपचार समाविष्ट असलेल्या प्रत्येक इव्हेंटसाठी योग्य अंमलबजावणी आवश्यक आहे. कोणतीही "छोटी गोष्ट" घातक ठरू शकते म्हणून सूक्ष्मतेला चिकटून राहणे फार महत्वाचे आहे.
गडबड नाही
रुग्णाची स्थिती कितीही कठीण असली तरी घाबरू नका आणि गडबड करू नका. आपण त्वरीत, सुसंगतपणे आणि सातत्याने कार्य केले पाहिजे. भीती, गडबड, घाई, अनावश्यक हालचाली मदत पुरवण्यासाठी वेळ वाढवतात.
रुग्णाला शांत करा
स्ट्रोक असलेल्या प्रत्येक जागरूक व्यक्तीला काळजी करण्याची खात्री आहे. अखेरीस, हा रोग अचानक आहे, त्यामुळे शरीराच्या तणावाची प्रतिक्रिया टाळता येत नाही. चिंतेमुळे मेंदूची स्थिती बिघडेल. रुग्णाला शांत करण्याचा प्रयत्न करा, त्याला खात्री करा की सर्वकाही इतके भयानक नाही, हे घडते आणि डॉक्टर नक्कीच समस्येचे निराकरण करण्यात मदत करतील.
रुग्णवाहिका बोलवा
रुग्णवाहिका कॉल करणे ही पहिली प्राथमिकता आहे.स्ट्रोकचा थोडासा संशय देखील कॉलसाठी एक संकेत आहे. तज्ञ परिस्थिती अधिक चांगल्या प्रकारे समजून घेतील.
103 वर कॉल करा, डिस्पॅचरला काय झाले आणि कुठे झाले ते सांगा. यास एका मिनिटापेक्षा जास्त वेळ लागणार नाही. रुग्णवाहिका मार्गावर असताना, आपण आपत्कालीन काळजी प्रदान कराल.
सामान्य स्थितीचे मूल्यांकन करा
सर्व प्रथम, लक्ष द्या:
- चेतना: त्याची पूर्ण अनुपस्थिती किंवा कोणत्याही प्रमाणात स्तब्धता (सुस्ती, तंद्री) हे गंभीर स्ट्रोकचे लक्षण आहे. सौम्य फॉर्म दृष्टीदोष देहभान दाखल्याची पूर्तता नाही.
- श्वसन: ते सामान्य असू शकते किंवा ते अनुपस्थित, मधूनमधून, गोंगाट करणारा, वारंवार किंवा क्वचित असू शकतो. श्वासोच्छवासाच्या हालचालींच्या पूर्ण अनुपस्थितीतच कृत्रिम श्वासोच्छ्वास केला जाऊ शकतो.
- नाडी आणि हृदयाचे ठोके: ते चांगले ऐकू येतात, जलद, लयबद्ध किंवा कमकुवत असू शकतात. परंतु जर ते अजिबात निर्धारित केले नाही तरच, आपण अप्रत्यक्ष हृदय मालिश करू शकता.
 रुग्णाच्या स्थितीचे मूल्यांकन करा आणि कार्डिओपल्मोनरी पुनरुत्थानाची आवश्यकता निश्चित करा
रुग्णाच्या स्थितीचे मूल्यांकन करा आणि कार्डिओपल्मोनरी पुनरुत्थानाची आवश्यकता निश्चित करा
स्ट्रोकची चिन्हे ओळखा
स्ट्रोक रुग्णांना हे असू शकते:
- तीव्र डोकेदुखी, चक्कर येणे (त्या व्यक्तीला कशाची चिंता आहे ते विचारा);
- अल्पकालीन किंवा सतत चेतना कमी होणे;
- वळलेला चेहरा (हसण्यास सांगा, उघडे दात, जीभ बाहेर चिकटवा);
- उल्लंघन किंवा भाषणाचा अभाव (काहीतरी सांगण्यास सांगा);
- अशक्तपणा, एका बाजूला हात आणि पाय सुन्न होणे किंवा त्यांची पूर्ण गतिहीनता (तुमच्यासमोर हात वर करण्यास सांगा);
- व्हिज्युअल कमजोरी;
- हालचालींचे अशक्त समन्वय.

चेतनेचा अभाव किंवा या चिन्हांचे कोणतेही संयोजन - स्ट्रोकची उच्च संभाव्यता.
रुग्णाची योग्य स्थिती
स्ट्रोकच्या रुग्णाची चेतना आणि सामान्य स्थिती विचलित झाली आहे की नाही याची पर्वा न करता, त्याला विश्रांतीची आवश्यकता आहे. कोणतीही हालचाल, विशेषत: स्वतंत्र चळवळ, कठोरपणे प्रतिबंधित आहे. स्थिती असू शकते:

एखाद्या व्यक्तीला त्याच्या पोटावर फिरवण्यास किंवा शरीराच्या स्थितीच्या खाली डोके कमी करण्यास मनाई आहे!
आक्षेप असल्यास
संपूर्ण शरीराच्या तीव्र तणावाच्या रूपात आक्षेपार्ह सिंड्रोम किंवा वेळोवेळी हातपाय मुरगळणे हे तीव्र स्ट्रोकचे लक्षण आहे. या प्रकरणात रुग्णाचे काय करावे:
- लाळ आणि उलट्या तुमच्या वायुमार्गात जाण्यापासून रोखण्यासाठी तुमचे डोके वळवून एका बाजूला झोपा.
- शक्य असल्यास, कापडात गुंडाळलेली कोणतीही वस्तू जबड्यांमध्ये ठेवा. हे करणे क्वचितच शक्य आहे, म्हणून खूप प्रयत्न करू नका - ते चांगल्यापेक्षा अधिक नुकसान करतील.
आपल्या बोटांनी जबडा पसरवण्याचा प्रयत्न करू नका - हे अशक्य आहे. खालच्या जबड्याचे कोपरे पकडणे चांगले, ते पुढे आणण्याचा प्रयत्न करा.
रुग्णाच्या तोंडात आपली बोटे घालू नका (इजा आणि बोट गमावण्याची धमकी). - जप्ती संपेपर्यंत रुग्णाला या स्थितीत धरून ठेवा. त्यांची पुनरावृत्ती होऊ शकते या वस्तुस्थितीसाठी तयार रहा.
आजाराच्या परिस्थितीच्या महत्त्वावर
शक्य असल्यास, ती व्यक्ती नेमकी कशी आजारी पडली ते शोधा. हे खूप महत्वाचे आहे, कारण स्ट्रोकची काही लक्षणे इतर रोगांमध्ये पाहिली जाऊ शकतात:
- अत्यंत क्लेशकारक मेंदूला दुखापत;
- मधुमेह;
- ब्रेन ट्यूमर;
- अल्कोहोल किंवा इतर विषारी पदार्थांसह विषबाधा.
पुनरुत्थान: अटी आणि नियम
अत्यंत गंभीर स्ट्रोक जो महत्वाच्या केंद्रांवर परिणाम करतो किंवा गंभीर सेरेब्रल एडेमासह असतो, तो क्लिनिकल मृत्यूच्या लक्षणांसह होतो:
- श्वासोच्छवासाची पूर्ण अनुपस्थिती;
- दोन्ही डोळ्यांच्या विस्तीर्ण बाहुल्या (जर फक्त एक बाहुली पसरली असेल तर - जखमेच्या बाजूला असलेल्या गोलार्धात स्ट्रोक किंवा रक्तस्त्राव झाल्याचे लक्षण);
- हृदयाच्या क्रियाकलापांची पूर्ण अनुपस्थिती.
या चरणांचे अनुसरण करा:
- एखाद्या व्यक्तीला त्याच्या पाठीवर कठोर पृष्ठभागावर ठेवा.
- आपले डोके एका बाजूला वळवा, मौखिक पोकळीला श्लेष्मा आणि परदेशी वस्तू (प्रोस्थेसिस, रक्ताच्या गुठळ्या) पासून मुक्त करण्यासाठी आपल्या बोटांचा वापर करा.
- आपले डोके परत चांगले वाकवा.
- दोन्ही हातांच्या 2-5 बोटांनी खालच्या जबड्याचे कोपरे पकडा, पुढे ढकलून घ्या, त्याच वेळी आपल्या अंगठ्याने रुग्णाचे तोंड उघडा.
- कृत्रिम श्वासोच्छ्वास: रूग्णाचे ओठ कोणत्याही टिश्यूने झाकून घ्या आणि ओठांना घट्ट टेकवून दोन खोल श्वास घ्या (तोंडातून तोंडाची पद्धत).
- हार्ट मसाज: तुमचा उजवा हात तुमच्या डाव्या बाजूला (किंवा उलट) बोटांनी एकमेकांना जोडून ठेवा. खालच्या तळव्याला रुग्णाच्या उरोस्थीच्या खालच्या आणि मधल्या भागाच्या जंक्शनवर ठेवून, छातीवर दाब द्या (सुमारे 100 प्रति मिनिट). प्रत्येक 30 हालचाली कृत्रिम श्वासोच्छ्वासाच्या 2 श्वासाने बदलल्या पाहिजेत.

स्ट्रोकसाठी कोणती औषधे दिली जाऊ शकतात
स्ट्रोक सुरू झाल्यानंतर ताबडतोब रुग्णवाहिका कॉल केल्यास, रुग्णाला स्वतःहून कोणतीही औषधे देण्याची शिफारस केली जात नाही. हॉस्पिटलमध्ये डिलिव्हरी होण्यास उशीर झाल्यास, खालील औषधे मेंदूच्या पेशींना घरी मदत करण्यास मदत करतात (शक्यतो इंट्राव्हेनस इंजेक्शन्सच्या स्वरूपात):
- Piracetam, Thiocetam, Nootropil;
- ऍक्टोवेगिन, सेराक्सन, कॉर्टेक्सिन;
- फ्युरोसेमाइड, लॅसिक्स;
- एल-लाइसिन एस्सिनॅट.

स्ट्रोकसाठी स्वत: ची मदत
स्ट्रोकसाठी स्वत: ची काळजी मर्यादित आहे. 80-85% मध्ये, स्ट्रोक अचानक उद्भवते, स्थितीत तीव्र बिघाड किंवा चेतना नष्ट होणे म्हणून प्रकट होते. म्हणून, आजारी स्वत: ला मदत करू शकत नाही. स्ट्रोक सारखी लक्षणे जाणवल्यास:
- डोके वरच्या टोकासह क्षैतिज स्थिती घ्या;
- एखाद्याला कळू द्या की तुम्हाला वाईट वाटते;
- रुग्णवाहिका कॉल करा (103);
- काटेकोरपणे बेड विश्रांतीचे पालन करा, काळजी करू नका आणि अनावश्यकपणे हलवू नका;
- छाती आणि मान पिळलेल्या वस्तूंपासून मुक्त करा.
स्ट्रोक इस्केमिक असल्यास
तद्वतच, स्ट्रोकसाठी प्रथमोपचार देखील रोगाचा प्रकार विचारात घेतला पाहिजे. इस्केमिक स्ट्रोक अधिक शक्यता आहे जर:
- सकाळी किंवा रात्री विश्रांतीच्या वेळी उठले;
- रुग्णाची स्थिती मध्यम विस्कळीत आहे, चेतना संरक्षित आहे;
- भाषण विकारांची चिन्हे, उजव्या किंवा डाव्या अंगांची कमकुवतपणा, चेहर्याचा विकृती;
- फेफरे नाहीत.
अशा रुग्णांना वर वर्णन केलेल्या शास्त्रीय अल्गोरिदमनुसार प्रथमोपचार प्राप्त होतो.
स्ट्रोक रक्तस्रावी असल्यास
- शारीरिक किंवा मानसिक-भावनिक तणावाच्या उंचीवर तीव्रपणे उद्भवला;
- चेतना नाही;
- आक्षेप आहेत;
- ओसीपीटल स्नायू तणावग्रस्त आहेत, डोके वाकणे अशक्य आहे;
- उच्च रक्तदाब.
मानक काळजी व्यतिरिक्त, अशा रुग्णांना आवश्यक आहे:
- स्थिती काटेकोरपणे उंचावलेल्या डोकेच्या टोकासह असते (आक्षेप किंवा पुनरुत्थान अपवाद वगळता).
- डोक्यावर बर्फाचा पॅक लावणे (ज्या अर्ध्या भागामध्ये रक्तस्राव होणे अपेक्षित आहे - स्थिर ताणलेल्या अंगांच्या विरूद्ध).
रस्त्यावर सहाय्य प्रदान करण्याची वैशिष्ट्ये
रस्त्यावर स्ट्रोक झाल्यास, प्रथमोपचारात खालील वैशिष्ट्ये आहेत:
- मदतीसाठी काही लोक मिळवा. त्या प्रत्येकाच्या कृती आयोजित करा, स्पष्टपणे जबाबदाऱ्या नियुक्त करा (कोणीतरी रुग्णवाहिका कॉल करते आणि कोणीतरी सामान्य स्थितीचे मूल्यांकन करते इ.).
- रुग्णाला इच्छित स्थितीत ठेवल्यानंतर, त्याला श्वास घेणे सोपे करण्यासाठी मान आणि छाती मोकळी करा (टाय काढा, बटणे उघडा, बेल्ट सोडवा).
- हातपाय गुंडाळा, व्यक्तीला उबदार कपड्याने झाकून टाका (थंड हवामानात), मसाज करा आणि घासून घ्या.
- तुमच्याकडे मोबाईल फोन असल्यास किंवा नातेवाईकांशी संपर्क असल्यास, त्यांना काय झाले ते कळवा.

घरी किंवा कोणत्याही बंदिस्त जागेत सहाय्य प्रदान करण्याची वैशिष्ट्ये
जर स्ट्रोक घरामध्ये झाला असेल (घरी, कार्यालयात, स्टोअरमध्ये इ.), तर मानक प्रथमोपचार व्यतिरिक्त, याकडे लक्ष द्या:
- रुग्णाला ताजी हवेचा विनामूल्य प्रवेश: खिडकी, खिडकी, दरवाजा उघडा.
- आपली छाती आणि मान सोडा.
- शक्य असल्यास रक्तदाब तपासा. जर ते भारदस्त असेल (150/90 - 160/100 mm Hg पेक्षा जास्त), तर तुम्ही जिभेखाली (Captopress, Farmadipine, Metoprolol) अँटीहाइपरटेन्सिव्ह औषधे देऊ शकता, सोलर प्लेक्सस किंवा बंद डोळ्यांवर किंचित दाबा. जर खाली केले तर - आपले पाय वर करा, परंतु आपण आपले डोके खाली करू शकत नाही, मानेच्या बाजूंच्या कॅरोटीड धमन्यांच्या क्षेत्रास मालिश करा.
 घरामध्ये स्ट्रोकसाठी प्रथमोपचार कसे द्यावे
घरामध्ये स्ट्रोकसाठी प्रथमोपचार कसे द्यावे
प्रथमोपचार प्रभावीता आणि रोगनिदान
आकडेवारीनुसार, पहिल्या तीन तासांत वैद्यकीय संस्थेत प्रसूतीसह स्ट्रोक असलेल्या रुग्णांना आपत्कालीन काळजी योग्यरित्या प्रदान केली गेली:
- गंभीर स्ट्रोक असलेल्या 50-60% रुग्णांचे प्राण वाचवते;
- 75-90% मध्ये सौम्य स्ट्रोक असलेल्या लोकांना पूर्णपणे बरे होण्यास अनुमती देते;
- 60-70% कोणत्याही स्ट्रोकमध्ये मेंदूच्या पेशींची पुनर्जन्म क्षमता सुधारते (इस्केमिकसह चांगले).
स्ट्रोक कोणालाही कधीही होऊ शकतो हे लक्षात ठेवा. या आजाराशी लढण्यासाठी मदत करण्यासाठी पहिले पाऊल उचलण्यासाठी सज्ज व्हा!
स्ट्रोकचा उपचार कसा आणि कसा करावा. स्ट्रोक नंतर काय परिणाम होतात?
 उच्च रक्तदाब, तसेच सेरेब्रल वाहिन्यांच्या एथेरोस्क्लेरोसिसच्या परिणामी उद्भवणार्या गंभीर रोगांपैकी एक म्हणजे स्ट्रोक. या रोगाचा उपचार, त्याच्या यशाच्या अधीन, एखाद्या व्यक्तीच्या महत्त्वपूर्ण क्रियाकलापांना लांबणीवर टाकू शकतो. स्ट्रोकचा धोका नकारात्मक परिणामांच्या उच्च संभाव्यतेमध्ये आहे, कारण. बर्याचदा, परिणाम म्हणजे एखाद्या व्यक्तीचे अपंगत्व.
उच्च रक्तदाब, तसेच सेरेब्रल वाहिन्यांच्या एथेरोस्क्लेरोसिसच्या परिणामी उद्भवणार्या गंभीर रोगांपैकी एक म्हणजे स्ट्रोक. या रोगाचा उपचार, त्याच्या यशाच्या अधीन, एखाद्या व्यक्तीच्या महत्त्वपूर्ण क्रियाकलापांना लांबणीवर टाकू शकतो. स्ट्रोकचा धोका नकारात्मक परिणामांच्या उच्च संभाव्यतेमध्ये आहे, कारण. बर्याचदा, परिणाम म्हणजे एखाद्या व्यक्तीचे अपंगत्व.
वृद्धांमध्ये, स्ट्रोक हे मृत्यूचे सर्वात वारंवार नोंदवलेले कारण आहे.
स्ट्रोक हे सेरेब्रल कॉर्टेक्सच्या रक्त परिसंचरणाच्या तीव्र उल्लंघनाद्वारे दर्शविले जाते, ज्यामुळे तंत्रिका पेशींचे नुकसान आणि मृत्यू होतो.
स्ट्रोक ही इतर अनेक पॅथॉलॉजिकल परिस्थिती आहे, यासह:
- मेंदूमध्ये रक्तस्त्राव;
- मेंदूचा इन्फेक्शन;
- Subarachnoid रक्तस्त्राव.
स्ट्रोकचे दोन प्रकार आहेत:
ते केवळ उत्पत्तीमध्ये भिन्न नसतात, परंतु त्यापैकी प्रत्येकास वेगळ्या योजनेनुसार वागवले जाते.
वैशिष्ठ्य इस्केमिकस्ट्रोक हे थ्रोम्बस किंवा एथेरोस्क्लेरोटिक प्लेकद्वारे धमनी अवरोधित झाल्यामुळे सेरेब्रल कॉर्टेक्समधील काही भागांना रक्तपुरवठा करण्याचे उल्लंघन आहे.
रक्तस्रावीजेव्हा धमनी फुटते आणि रक्तस्त्राव होतो तेव्हा स्ट्रोक होतो. या प्रकारच्या रोगाचे कारण म्हणजे रक्तवाहिनीच्या जन्मजात पॅथॉलॉजीमुळे धमनीच्या वाढलेल्या भागात फुटणे, ज्याला एन्युरिझम म्हणतात किंवा धमनी फुटणे, ज्याची पार्श्वभूमी उच्च रक्तदाब असू शकते.
 स्ट्रोकचे प्रकार
स्ट्रोकचे प्रकार
कोणत्याही प्रकारच्या स्ट्रोकसाठी त्वरित कारवाई, वैद्यकीय लक्ष आणि उपचार आवश्यक आहेत. रक्तस्राव सह क्लिनिकल चित्र इतक्या वेगाने विकसित होते की रोग बरा करण्याची क्षमता वेळेनुसार मर्यादित असते. केवळ योग्य सहाय्याच्या वेळेवर तरतुदीसह, मेंदूचे नुकसान कमी केले जाऊ शकते, भविष्यात गुंतागुंत होण्यापासून प्रतिबंधित करते.
उपचारांचे टप्पे
स्ट्रोकचा उपचार कसा करावा हे जाणून घेण्यासाठी, या प्रक्रियेच्या मुख्य टप्प्यांचा क्रम दर्शवणे आवश्यक आहे, ज्यामध्ये हे समाविष्ट आहे:
स्ट्रोकची चिन्हे
एखाद्या व्यक्तीमध्ये धोकादायक आजाराची लक्षणे वेळेत ओळखण्यासाठी, ती दृढपणे लक्षात ठेवणे आवश्यक आहे.
स्ट्रोकची चिन्हे आहेत:
- अचानक अशक्तपणा;
- अर्धांगवायू किंवा चेहरा किंवा हातपायांच्या स्नायूंचा अंशत: सुन्नपणा (बहुतेकदा फक्त एका बाजूला);
- भाषण विकार;
- व्हिज्युअल कमजोरी;
- एक मजबूत आणि तीक्ष्ण डोकेदुखी देखावा;
- चक्कर येणे;
- समतोल आणि समन्वय गमावणे, चालण्यात अडथळा.
स्ट्रोक अनेकदा एखाद्या व्यक्तीला आश्चर्यचकित करतो आणि या क्षणी आजूबाजूच्या लोकांनी लक्ष देणे आणि प्रथमोपचार प्रदान करणे खूप महत्वाचे आहे.
रस्त्यावरून एखादा प्रवासी अनैसर्गिक वर्तन करताना दिसल्यास, खालील योजनेनुसार स्ट्रोक चाचणी होईपर्यंत तो मद्यधुंद आहे असे समजू नये:
रुग्णवाहिका येण्यापूर्वी घ्यावयाची पावले
स्ट्रोकची शंका असल्यास एखाद्या व्यक्तीला कधीही - घरी किंवा रस्त्यावर, आपण शक्य तितक्या लवकर खालील गोष्टी केल्या पाहिजेत:
वैद्यकीय कामगारांची मदत आणि प्रथम क्रिया
 स्ट्रोकमुळे प्रभावित व्यक्तीच्या स्थानावर पोहोचल्यानंतर पहिल्या मिनिटांत, रुग्णवाहिका संघाचे विशेषज्ञ रुग्णाच्या स्थितीच्या तीव्रतेचे मूल्यांकन करतात. रुग्णाला अतिदक्षता विभागासह सुसज्ज रुग्णालयात नेणे हे त्यांचे मुख्य कार्य आहे.
स्ट्रोकमुळे प्रभावित व्यक्तीच्या स्थानावर पोहोचल्यानंतर पहिल्या मिनिटांत, रुग्णवाहिका संघाचे विशेषज्ञ रुग्णाच्या स्थितीच्या तीव्रतेचे मूल्यांकन करतात. रुग्णाला अतिदक्षता विभागासह सुसज्ज रुग्णालयात नेणे हे त्यांचे मुख्य कार्य आहे.
वाहतूक दरम्यान:
- रक्तदाब मोजमाप;
- हृदय आणि श्वसन प्रणालीचे कार्य दुरुस्त करणाऱ्या औषधांचा परिचय.
रुग्ण जे:
- कोमात सापडले होते;
- जेव्हा ते अंतर्गत अवयव किंवा ट्यूमरच्या विविध पॅथॉलॉजीजच्या टर्मिनल अवस्थेत मेंदूमध्ये रक्ताभिसरण विकार असतात.
अशा विचलन असलेल्या रुग्णांना लक्षणात्मक काळजी दिली जाते, ज्यानंतर कॉल क्लिनिकमध्ये हस्तांतरित केला जातो.
स्ट्रोकसह त्यांना कोणत्या विभागात ठेवले जाते?
पीडितेला रुग्णालयात दाखल केल्यानंतर, सेरेब्रल स्ट्रोकचा उपचार रुग्णालयअतिदक्षता विभाग किंवा अतिदक्षता विभागात त्याच्या नियुक्तीपासून सुरुवात होते. यासाठी योग्य युनिटच्या क्लिनिकमध्ये उपस्थिती आवश्यक आहे, विशेष उपकरणांसह सुसज्ज आणि पात्र कर्मचारी.

न्यूरोलॉजिस्टद्वारे रुग्णांची तपासणी केली जाते. न्यूरोसर्जनशी सल्लामसलत आवश्यक असू शकते. रोगाचा प्रस्थापित प्रकार आणि तीव्रता यावर अवलंबून, उपचार पद्धती, तसेच रुग्ण कोणत्या विभागात असेल हे डॉक्टरांनी ठरवले आहे. रुग्णालयाची मुख्य कामे रोगाच्या प्रकारावर अवलंबून असतात.
रुग्णालयात उपचार. तयारी.
हेमोरेजिक स्ट्रोकसाठी उपचार.
हेमोरेजिक स्ट्रोकच्या विकासामध्ये मेंदूच्या उपचारांसाठी, थेरपीमध्ये अनेक विशिष्ट कार्ये समाविष्ट केली पाहिजेत, ही आहेत:
- मेंदूच्या ऊतींमधील फुगवटा दूर करणे;
- इंट्राक्रॅनियल आणि धमनी दाब कमी होणे;
- रक्त गोठणे आणि रक्तवहिन्यासंबंधीच्या भिंतींची घनता वाढविण्याच्या उद्देशाने उपचार.
वैद्यकीय कर्मचार्यांच्या सर्व कृतींसह, बेडवर रुग्णाची विशिष्ट स्थिती पाहिली जाते. यासाठी, उंचावलेल्या हेडबोर्डसह कार्यात्मक बेड वापरला जातो. रुग्णाच्या डोक्यावर बर्फ ठेवला जातो आणि पायांवर हीटिंग पॅड ठेवले जातात. स्नायूंना आराम केल्याने हॅमस्ट्रिंग तयार होण्यास मदत होईल. त्याच हेतूसाठी, आपण आपल्या गुडघ्याखाली रोलर लावू शकता.
ड्रग ट्रीटमेंटमध्ये इंट्राव्हेनस ड्रिप वापरण्यासाठी खालील औषधांचा वापर समाविष्ट आहे:
- मॅग्नेशियम सल्फेट;
- डिबाझोल;
- अमिनाझिन;
- पेंटामाइन.
 रक्त गोठणे कमी होण्याच्या जोखमीमुळे, रक्तवाहिन्यांमधील थ्रोम्बोसिस सक्रिय करणारी औषधे दिली जाऊ शकतात. या प्रकारची थेरपी कोगुलोग्रामसाठी प्रयोगशाळेतील रक्त चाचणीच्या नियंत्रणाखाली केली पाहिजे.
रक्त गोठणे कमी होण्याच्या जोखमीमुळे, रक्तवाहिन्यांमधील थ्रोम्बोसिस सक्रिय करणारी औषधे दिली जाऊ शकतात. या प्रकारची थेरपी कोगुलोग्रामसाठी प्रयोगशाळेतील रक्त चाचणीच्या नियंत्रणाखाली केली पाहिजे.
पहिल्या 2-3 दिवसात विहित आहेत:
- कॅल्शियम क्लोराईड;
- विकासोल;
- Aminocaproic ऍसिड.
स्ट्रोकनंतर तिसऱ्या दिवशी एथेरोस्क्लेरोसिस आणि सबराचोनॉइड हेमोरेजची स्पष्ट चिन्हे आढळल्यास, प्रोटीओलाइटिक एंजाइम लिहून दिले जाऊ शकतात:
सेरेब्रल स्ट्रोकच्या उपचारात वापरल्या जाणार्या प्रभावी आधुनिक औषधांपैकी एक म्हणजे इटॅमसिलॅट. हे आपल्याला रक्त कमी होणे थांबविण्यास, मेंदूच्या खराब झालेल्या भागात मायक्रोक्रिक्युलेशन सुधारण्यास आणि संवहनी पारगम्यता सामान्य करण्यास अनुमती देते. त्याच वेळी ते उत्कृष्ट अँटिऑक्सिडेंट म्हणून काम करते.
सेरेब्रल एडेमामध्ये गंभीर मेनिन्जियल लक्षणे असल्यास, स्पाइनल पंक्चर सावधगिरीने केले पाहिजे, ज्यामध्ये थोड्या प्रमाणात CSF काढले जाते.
इस्केमिक स्ट्रोकसाठी उपचार
दुस-या प्रकारच्या सेरेब्रल स्ट्रोकमध्ये, तज्ञांच्या कृतींचा उद्देश खालील कार्ये सोडवण्याच्या उद्देशाने असेल:
- ऊतींना रक्तपुरवठा सुधारणे;
- ऑक्सिजनच्या कमतरतेसाठी वाढीव प्रतिकार निर्मिती;
- जिवंत पेशींमध्ये चयापचय सुधारण्यासाठी औषधांचा परिचय.
अंथरुणावर रुग्णाची स्थिती आरामदायक असावी, परंतु त्याचे डोके हेमोरेजिक स्ट्रोकमध्ये केले पाहिजे तितके उंच केले जाऊ नये.
 येथे इस्केमिकस्ट्रोकच्या उपचारांमध्ये आवश्यकपणे व्हॅसोडिलेटरचा समावेश असणे आवश्यक आहे. मोठ्या प्रमाणात, संपार्श्विक वापरले जातात, जे सहायक केशिका आहेत जे अंशतः नैसर्गिक बदलू शकतात.
येथे इस्केमिकस्ट्रोकच्या उपचारांमध्ये आवश्यकपणे व्हॅसोडिलेटरचा समावेश असणे आवश्यक आहे. मोठ्या प्रमाणात, संपार्श्विक वापरले जातात, जे सहायक केशिका आहेत जे अंशतः नैसर्गिक बदलू शकतात.
या उद्देशासाठी, खालील एजंट्स इंट्राव्हेनस ड्रिप इंजेक्शनसाठी सोल्यूशनच्या स्वरूपात वापरली जातात:
- युफिलिन;
- नो-श्पा;
- पापावेरीन;
- एक निकोटिनिक ऍसिड;
- कॉम्प्लेमिन.
वापरले औषधहेमोडायल्युशन सुधारण्यासाठी - रेओपोलिग्ल्युकिन, जे रक्त गोठणे कमी करून रक्त पुरवठा सुधारते.
वैद्यकीय नियंत्रण आणि उपचारांमध्ये इंजेक्शन केलेल्या द्रवपदार्थाच्या प्रमाणाचे काळजीपूर्वक मोजमाप समाविष्ट आहे, जे जास्त प्रमाणात टिश्यू एडेमा वाढवून धोकादायक ठरू शकते. सावधगिरीने लघवीचे प्रमाण वाढवणारा पदार्थ वापरणे देखील आवश्यक आहे, विशेषत: उच्च रक्तदाब असल्यास.
फायब्रिनोलाइटिक एजंट्ससह, अँटीकोआगुलंट्सचा वापर केला जातो. स्ट्रोक थेरपीमध्ये, "गोल्डन अवर" ही महत्त्वाची संज्ञा वापरली जाते. हे रक्त गोठणे कमी करण्यासाठी तसेच रोगाचा अंदाज लावण्यासाठी औषध प्रशासनाच्या जास्तीत जास्त प्रभावीतेचे सूचक म्हणून काम करते.
क्लिनिकमध्ये खूप लांब वाहतुकीमुळे, वेगवेगळ्या प्रकारच्या स्ट्रोकमध्ये फरक करणे आणि योग्य उपचार सहाय्य प्रदान करणे कठीण होते, आणि त्याचेइष्टतम वेळ गमावला आहे.
पहिला दिवस इस्केमिक स्ट्रोक उपचारहेपरिनसह फायब्रिनोलिसिनचे द्रावण सादर करून.
त्यानंतर, उपचार पद्धतीमध्ये हे समाविष्ट आहे:
- हेपरिनचे इंट्रामस्क्युलर इंजेक्शन;
- 3-5 दिवसांनंतर, फेनिलिन आणि डिकौमारिनमध्ये संक्रमणाची शिफारस केली जाते.
तरुण आणि मध्यमवयीन रूग्णांच्या उपचारांमध्ये, पेंटॉक्सिफायलाइनचा वापर रक्त घनता सुधारण्यासाठी केला जातो.
वृद्ध रुग्णांना उपचारांसाठी लिहून दिले जाते:
- परमिडीन;
- झेंथिनॉल निकोटीनेट;
- अॅनाप्रिलीन (विद्यमान टाकीकार्डियासह);
- Cavinton, Cinnarizine (संवहनी टोन सुधारण्यास परवानगी देते).
औषधाला असे आढळून आले आहे की इस्केमिक स्ट्रोकमध्ये, क्युरेंटिल आणि ऍस्पिरिनचा एकत्रित वापर पॅथॉलॉजीच्या पुनर्विकासाचा धोका कमी करण्यास मदत करेल.
रुग्णाला उत्तेजना सिंड्रोम असू शकतो उपचार करण्यायोग्यबार्बिट्यूरेट्स लिहून. चयापचय अपयश पाहिजे उपचार करणेचयापचय वर्गाच्या औषधांच्या मदतीने (Piracetam, Aminalon, Cerebrolysin), जे ऑक्सिजनच्या कमतरतेसाठी पेशींचा प्रतिकार वाढविण्यास देखील योगदान देतात.
सर्जिकल पद्धती
 कधी कधी जिंकणेस्ट्रोक शस्त्रक्रियेने केले जाऊ शकते. जर एखाद्या रुग्णाला हेमोरेजिक स्ट्रोकचे निदान झाले असेल, तर उपचारांच्या शस्त्रक्रिया पद्धती केवळ तरुण किंवा मध्यम वयातच वापरल्या जाऊ शकतात आणि सेरेबेलममधील पार्श्व हेमेटोमास आणि रक्तस्रावाचे निदान झाले असल्यास.
कधी कधी जिंकणेस्ट्रोक शस्त्रक्रियेने केले जाऊ शकते. जर एखाद्या रुग्णाला हेमोरेजिक स्ट्रोकचे निदान झाले असेल, तर उपचारांच्या शस्त्रक्रिया पद्धती केवळ तरुण किंवा मध्यम वयातच वापरल्या जाऊ शकतात आणि सेरेबेलममधील पार्श्व हेमेटोमास आणि रक्तस्रावाचे निदान झाले असल्यास.
ऑपरेशनसाठी संकेत आहेत:
- इतर मार्गांनी सेरेब्रल एडेमा काढून टाकण्याची अशक्यता;
- हेमॅटोमाद्वारे कम्प्रेशनच्या चिन्हे दिसणे;
- ब्रेनस्टेम किंवा गोलार्धांमध्ये वारंवार रक्तस्त्राव होण्याच्या शक्यतेची शंका.
ऑपरेशनसाठी सर्वोत्तम वेळ 1-2 दिवस आहे. हेमॅटोमा उघडला जातो आणि काढला जातो. मेंदूच्या एन्युरिझमचे फाटणे आढळल्यास, रक्तवाहिनी बंद होते.
इस्केमियासाठी सर्जिकल उपचार दुर्मिळ प्रकरणांमध्ये वापरले जातात. शस्त्रक्रियेसाठी संकेत म्हणजे कॅरोटीड, कशेरुकी किंवा सबक्लेव्हियन धमनी अरुंद होण्याचे निदान, ज्यामुळे पॅथॉलॉजी होते.
रुग्णाची काळजी
करण्यासाठी नंतर पुनर्प्राप्तस्ट्रोक, योग्य रुग्णाची काळजी सुनिश्चित करणे खूप महत्वाचे आहे.
आंतररुग्ण उपचारादरम्यान काळजी घेण्याच्या उपायांमध्ये हे समाविष्ट आहे:
पुनर्वसन
सुरक्षितपणे काढून टाका परिणामसुव्यवस्थित पुनर्वसनाने स्ट्रोक शक्य आहे.
ब्रेन स्ट्रोकमधून वाचलेल्या व्यक्तीच्या मदतीमध्ये खालील उपाय आणि कृतींचा समावेश असावा:
- आजारपणाच्या दुस-या आठवड्यापासून हातपायांची सौम्य मालिश;
- उपचारात्मक व्यायाम, तीव्रतेच्या हळूहळू वाढीसह मोटर फंक्शन्सच्या पुनर्संचयित करण्यासाठी योगदान.
- किनेसिओथेरपी, जी हाताच्या लहान हालचाली विकसित करते, रुग्णाला नवीन परिस्थितींमध्ये स्वत: ची काळजी घेण्यास मदत करते;
- स्नायू स्ट्रेचिंग, ऑक्सिजन बाथ, हायड्रोमासेज या उद्देशाने पाण्याची प्रक्रिया.
स्ट्रोकसाठी योग्य उपचारात्मक उपाय केल्याने, तसेच सुव्यवस्थित पुनर्वसन, मेंदूचा झटका आलेले 70% लोक स्वतंत्र जीवनात परत येतात. पुनर्वसन उपाय आणि मदतीसाठी सर्वोत्तम कालावधी म्हणजे पहिली तीन वर्षे, ज्या दरम्यान संयम आणि यशावर विश्वास ठेवणे आवश्यक आहे.
स्ट्रोकसाठी आपत्कालीन काळजी
स्ट्रोक हे मेंदू (सेरेब्रल) आणि पाठीचा कणा (पाठीचा कणा) मध्ये तीव्र रक्ताभिसरण विकार आहेत. मुख्य क्लिनिकल फॉर्म: I - क्षणिक विकार (a - क्षणिक इस्केमिक हल्ला, b - हायपरटेन्सिव्ह सेरेब्रल संकट); II - हेमोरेजिक स्ट्रोक (मेंदू किंवा रीढ़ की हड्डीमध्ये गैर-आघातजन्य रक्तस्त्राव); III - थ्रोम्बोसिस, एम्बोलिझम, स्टेनोसिस किंवा रक्तवाहिन्यांचे कॉम्प्रेशन, तसेच सामान्य हेमोडायनामिक्स (नॉन-थ्रॉम्बोटिक सॉफ्टनिंग) मध्ये घट सह इस्केमिक स्ट्रोक (मेंदूचे इन्फ्रक्शन).
सेरेब्रल स्ट्रोकच्या एम्बोलिक स्वरूपासह आणि शिरासंबंधी थ्रोम्बोसिससह, हेमोरेजिक सेरेब्रल इन्फेक्शन अनेकदा विकसित होते; IV - एकत्रित स्ट्रोक, जेव्हा एकाच वेळी मऊपणाचे क्षेत्र आणि रक्तस्रावाचे केंद्र असते.
क्षणिक सेरेब्रोव्हस्कुलर अपघात (TIMC) हा सेरेब्रल स्ट्रोक किंवा हायपरटेन्शन, सेरेब्रल वाहिन्यांचा एथेरोस्क्लेरोसिस आणि पॅथॉलॉजिकल बदललेल्या ग्रीवाच्या मणक्यांच्या या वाहिन्यांवरील परिणाम (वर्टेब्रोबेसिलर बेसिनमधील स्पॉन्डिलोजेनिक रक्ताभिसरण विकार) चे सर्वात सामान्य प्रकार आहे. या पर्यायामध्ये केवळ अशा निरीक्षणांचा समावेश आहे ज्यामध्ये सेरेब्रल आणि फोकल न्यूरोलॉजिकल लक्षणे 24 तासांनंतर अदृश्य होतात.
लक्षणे. ते सामान्य सेरेब्रल आणि फोकल विकारांद्वारे दर्शविले जातात. सेरेब्रल लक्षणांपैकी, डोकेदुखी, गैर-प्रणालीची चक्कर येणे, मळमळ, उलट्या, डोक्यात आवाज, चेतनेचा त्रास, सायकोमोटर आंदोलन आणि एपिलेप्टिफॉर्म दौरे शक्य आहेत. सेरेब्रल लक्षणे विशेषतः हायपरटेन्सिव्ह सेरेब्रल क्रायसिसची वैशिष्ट्यपूर्ण आहेत. हायपोटेन्सिव्ह संकटे कमी उच्चारित सेरेब्रल लक्षणांद्वारे दर्शविली जातात आणि कमी रक्तदाब आणि नाडी कमकुवत होण्याच्या पार्श्वभूमीवर दिसून येतात.
फोकल लक्षणे बहुतेक वेळा पॅरेस्थेसिया, बधीरपणा, चेहऱ्याच्या त्वचेच्या किंवा हातपायांच्या स्थानिक भागात मुंग्या येणे म्हणून प्रकट होतात. मोटर डिसऑर्डर सहसा हात किंवा फक्त बोटांपुरते मर्यादित असतात आणि खालच्या नक्कल स्नायूंचे पॅरेसिस, भाषण विकार, डिसार्थरिया दिसून येतात, अंगांवर खोल प्रतिक्षेप वाढतात, पॅथॉलॉजिकल चिन्हे दिसतात. स्टेनोसिस किंवा कॅरोटीड धमनीच्या अडथळ्यासह, क्षणिक क्रॉस केलेले ऑक्युलोपिरामिडल सिंड्रोम पॅथोग्नोमोनिक आहे: दृष्टी कमी होणे किंवा एका डोळ्यातील पूर्ण अंधत्व आणि डोळ्याच्या विरुद्ध हात आणि पाय कमजोर होणे. या प्रकरणात, कॅरोटीड धमन्यांचे स्पंदन बदलू शकते (एका बाजूला स्पंदन कमकुवत होणे किंवा गायब होणे), ऑस्कल्टेशन दरम्यान, सिस्टोलिक फुंकणारा आवाज ऐकू येतो. वर्टेब्रोबॅसिलर बेसिनमधील रक्ताभिसरण विकारांच्या बाबतीत, डोळ्यांसमोर काळे पडणे, चक्कर येणे, समन्वय विकार, नायस्टागमस, डिप्लोपिया, चेहऱ्यावर आणि जिभेवर कमजोरी संवेदनशीलता ही वैशिष्ट्यपूर्ण आहेत. मोठ्या रेडिक्युलोमेड्युलरी धमन्यांमध्ये क्षणिक व्यत्यय मायलोजेनिक अधूनमधून क्लॉडिकेशनद्वारे प्रकट होतो (जेव्हा चालणे किंवा शारीरिक श्रम, खालच्या अंगाची कमकुवतपणा, पॅरेस्थेसिया, पेल्विक अवयवांच्या कार्याचे क्षणिक विकार दिसतात, जे थोड्या विश्रांतीनंतर स्वतःच अदृश्य होतात. ).
निदान. रुग्णाची तपासणी करताना, वास्तविक सेरेब्रोव्हस्कुलर अपघात क्षणिक किंवा सतत असेल हे निश्चित करणे त्वरित अशक्य आहे. याचा निष्कर्ष एका दिवसातच काढता येतो.
तातडीची काळजी. रुग्णाला संपूर्ण शारीरिक आणि मानसिक-भावनिक विश्रांती प्रदान करणे आवश्यक आहे. PNMK च्या पॅथोजेनेटिक यंत्रणेतील फरक देखील विविध उपचारात्मक उपाय निर्धारित करतो. एथेरोस्क्लेरोटिक सेरेब्रोव्हस्कुलर अपुरेपणामध्ये, कार्डियोटोनिक वापरले जातात (कॉर्टिकोच्या 0.06% सोल्यूशनचे 1 मिली किंवा स्ट्रोफॅन्थिनचे 0.025% द्रावण, ग्लुसेफेन 1% 0.025% द्रावण, ग्लुसेफेन 1% द्रावण द्रावणात दिले जाते. , 2 मिली त्वचेखालील, इंट्रामस्क्युलरली किंवा इंट्राव्हेनसली हळूहळू, 1 मिली कॉर्डियामाइन त्वचेखालीलपणे, व्हॅसोप्रेसर (रक्तदाबात तीव्र घट सह, मेझॅटॉनच्या 1% द्रावणातील 1 मिली त्वचेखालील किंवा इंट्रामस्क्युलरली प्रशासित केले जाते, sod10% द्रावणाचे 1 मिली. कॅफीन बेंझोएट त्वचेखालील) सेरेब्रल रक्तप्रवाह सुधारण्यासाठी (युफिलिनच्या 2.4% द्रावणाचे 10 मि.ली. इंट्राव्हेनस 10 मि.ली. सलाईनसह हळूहळू, 4 मि.ली. 2% पॅपावेरीन द्रावण शिरेद्वारे, 5 मि.ली. 2% ट्रेंटल द्रावण सलाईनसह ड्रॉपरमध्ये किंवा 5% ग्लुकोज) तयारी. शामक औषधे लिहून दिली आहेत (ब्रोमोकॅम्फर 0.25 ग्रॅम दिवसातून 2 वेळा, मदरवॉर्ट टिंचर 30 थेंब दिवसातून 2 वेळा) आणि डोकेदुखी, चक्कर येणे, मळमळ, उलट्या, हिचकी इत्यादीपासून मुक्त होण्याच्या उद्देशाने विविध लक्षणात्मक उपाय.
हॉस्पिटलायझेशन: न्यूरोलॉजिकल किंवा स्पेशलाइज्ड न्यूरोसर्जिकल हॉस्पिटलमध्ये (एंजिओन्युरोसर्जिकल विभाग).
रक्तस्रावी स्ट्रोक.
रक्तस्राव दोन पद्धतींद्वारे विकसित होतो: डायपेडिसिसच्या प्रकारामुळे आणि रक्तवाहिनी फुटल्यामुळे. डायपेडेटिक रक्तस्राव हा हायपरटेन्सिव्ह क्रायसिस, व्हॅस्क्युलायटिस, ल्युकेमिया, हिमोफिलिया, तीव्र कोगुलोपॅथिक सिंड्रोम, यूरेमियासह होतो. रक्तवाहिनी फुटल्यामुळे रक्तस्त्राव धमनी उच्च रक्तदाब आणि रक्तवहिन्यासंबंधी भिंतीच्या स्थानिक दोषांसह होतो (एथेरोस्क्लेरोटिक प्लेक, एन्युरिझम इ.). इंट्रासेरेब्रल हेमॅटोमा बहुतेकदा बेसल गॅंग्लिया आणि अंतर्गत कॅप्सूलच्या प्रदेशात स्थानिकीकरण केले जाते. कमी सामान्यतः, सेरेबेलम आणि ब्रेनस्टेममध्ये प्राथमिक हेमेटोमा तयार होतो.
लक्षणे. कोणत्याही स्थानिकीकरणाच्या हेमोरेजिक स्ट्रोकसाठी, सेरेब्रल लक्षणे वैशिष्ट्यपूर्ण आहेत: तीव्र डोकेदुखी, मळमळ आणि उलट्या, ब्रॅडीकार्डिया आणि चेतना जलद उदासीनता. फोकल लक्षणे हेमोरेजच्या स्थानावर अवलंबून असतात. बहुतेकदा, हेमोरेजिक स्ट्रोक मध्यमवयीन आणि वृद्ध लोकांमध्ये विकसित होतो, तो दिवसाच्या कोणत्याही वेळी अचानक होतो. रुग्ण पडतो, चेतना गमावतो, उलट्या दिसतात. तपासणी केल्यावर, चेहरा जांभळा आहे, श्वासोच्छ्वास घोरणे आहे (स्टरटोरस), मूत्रमार्गात असंयम. रक्तदाब अनेकदा वाढतो. मेंदूच्या अंतर्गत कॅप्सूलमधील जखमांचे प्राबल्य लक्षात घेता, हेमिप्लेजिया, हेमिहायपेस्थेसिया देखील रुग्णाच्या बेशुद्ध अवस्थेत आढळू शकते. सबराच्नॉइड स्पेसमध्ये रक्ताच्या प्रवेशाच्या बाबतीत, मेनिन्जियल लक्षणे सामील होतात. मेंदूच्या वेंट्रिकल्समध्ये रक्ताच्या प्रवेशासह, हार्मोनिक आकुंचन विकसित होते, चेतनेचे विकार एटोनिक कोमामध्ये खोलवर जातात, विद्यार्थी पसरतात, शरीराचे तापमान वाढते, श्वसनाचे विकार, टाकीकार्डिया वाढते आणि काही तासांत मृत्यू होऊ शकतो. सबराक्नोइड रक्तस्राव सहसा अचानक विकसित होतो (धमनी फुटणे), शारीरिक श्रमासह: तीव्र डोकेदुखी उद्भवते, कधीकधी मणक्याच्या बाजूने पसरते, त्यानंतर मळमळ, उलट्या, सायकोमोटर आंदोलन, घाम येणे, डोळ्यांची लक्षणे, चेतना उदासीन होते.
निदान. वैशिष्ट्यपूर्ण क्लिनिकल लक्षणे आणि CSF अभ्यास डेटावर आधारित.
तातडीची काळजी. हेमोरेजिक स्ट्रोकसह, खालील गोष्टी आवश्यक आहेत: कठोर अंथरुणावर विश्रांती, रक्तस्त्राव थांबवणे, रक्तदाब सामान्य करणे, इंट्राक्रॅनियल प्रेशर कमी करणे, मेंदूच्या सूज आणि सूज यांचा सामना करणे, तीव्र श्वसन विकार दूर करणे, हृदय व रक्तवाहिन्यासंबंधी विकार आणि सायकोमोटर आंदोलनाचा सामना करणे.
सेरेब्रल स्ट्रोक सुरू झाल्यानंतर रुग्णाला न्यूरोलॉजिकल हॉस्पिटलमध्ये नेणे शक्य तितक्या लवकर सर्व खबरदारीसह केले जाते: रुग्णाला स्ट्रेचर आणि बेडवर काळजीपूर्वक ठेवणे, वाहून नेताना क्षैतिज स्थिती राखणे, थरथरणे टाळणे इ. वाहतूक करताना, रुग्णाला हेमोस्टॅटिक एजंट्स (विकासोल, डायसिनोन, कॅल्शियम ग्लुकोनेट) इंजेक्शन दिले जातात, रक्ताभिसरण कमी करण्यासाठी जांघांवर शिरासंबंधी टॉर्निकेट लावले जाते. धोक्याच्या श्वासोच्छवासाच्या विफलतेच्या बाबतीत, IVP वरून वाहतूक, ऑक्सिजन इनहेलेशनचा सल्ला दिला जातो. सुरुवातीच्या टप्प्यात, हेपरिनच्या 2000 IU सह एप्सिलॉन-अमीनोकाप्रोइक ऍसिड (5% सोल्यूशनचे 100 मिली इंट्राव्हेनस ड्रिप) दर्शविले जाते. इंट्राक्रॅनियल प्रेशर कमी करण्यासाठी, सक्रिय डीहायड्रेशन थेरपी केली जाते: 1% सोल्यूशन (40-60 मिलीग्राम) i / m, मॅनिटोल किंवा मॅनिटोल (15% सोल्यूशन i / v ठिबकचे 200-400 मिली) लॅसिक्स 4-6 मिली. . मेंदूच्या ऊतींचे "चयापचय संरक्षण" आणि अँटिऑक्सिडंट्स (सोडियम ऑक्सिब्युटायरेट 10 मिली 20% द्रावण हळूहळू अंतःशिरा - 1-2 मिली प्रति मिनिट; पिरासिटाम 5 मिली 20% सोल्यूशन IV; टोकोफेरॉल एसीटेट) वापरणे शक्य तितक्या लवकर न्याय्य आहे. 1 मिली 10-30% द्रावण इंट्रामस्क्युलरली, एस्कॉर्बिक ऍसिड 2 मिली 5% द्रावणात / मध्ये किंवा / मी. फायब्रिनोलिसिस आणि प्रोटीओलाइटिक एन्झाईम्सचे अवरोधक देखील सुरुवातीच्या टप्प्यात प्रशासित केले जातात: ट्रॅसिलोल (कॉन्ट्रीकल) 10,000-20,000 मध्ये ठिबक
हे लक्षात ठेवले पाहिजे की तरुण लोकांमध्ये उत्स्फूर्त सबराक्नोइड रक्तस्रावाचा विकास अधिक वेळा धमनी एन्युरिझमच्या फाटण्यामुळे होतो.
हॉस्पिटलायझेशन: न्यूरोसर्जिकल हॉस्पिटलमध्ये तातडीने.
इस्केमिक स्ट्रोक.
इस्केमिक स्ट्रोकसाठी कारणीभूत मुख्य एटिओलॉजिकल घटकांचे तीन गट वेगळे केले जाऊ शकतात: रक्तवाहिन्यांच्या भिंतींमधील बदल (एथेरोस्क्लेरोसिस, व्हॅस्क्युलायटिस), एम्बोलिक जखम आणि हेमेटोलॉजिकल बदल (एरिथ्रोसाइटोसिस, थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिया, हायपरकोगुलेबिलिटी इ.).
लक्षणे. रुग्णांना हळूहळू डोकेदुखी, चक्कर येणे, सुन्नपणा आणि अंगात अशक्तपणा विकसित होतो. हा रोग सामान्यतः कोरोनरी हृदयरोगाच्या पार्श्वभूमीवर आणि एथेरोस्क्लेरोसिस, मधुमेह मेल्तिसच्या इतर चिन्हे विरूद्ध विकसित होतो. तरुण वयात, इस्केमिक स्ट्रोक बहुतेकदा व्हॅस्क्युलायटिस किंवा रक्त रोगाचा परिणाम असतो. फोकल लक्षणे रोगाच्या क्लिनिकल चित्राच्या समोर येतात; सेरेब्रल लक्षणे थोड्या वेळाने विकसित होतात आणि हेमोरेजिक स्ट्रोकच्या तुलनेत कमी उच्चारतात. अशा रुग्णांचा चेहरा सामान्यतः फिकट गुलाबी असतो, रक्तदाब सामान्य किंवा उंचावलेला असतो. सेरेब्रल वाहिन्यांच्या एम्बोलिझमसह, हा रोग क्लिनिकल चित्रात हेमोरेजिक स्ट्रोक सारखा दिसतो, अंगाच्या अर्धांगवायूच्या विकासापूर्वी अल्प-मुदतीचे क्लोनिक आक्षेप हे वैशिष्ट्यपूर्ण आहे, चेतनेची उदासीनता (अपोप्लेक्सी) वेगाने वाढत आहे.
तातडीची काळजी. मूलभूत तत्त्वे: थ्रोम्बसची निर्मिती आणि ताज्या थ्रोम्बीचे लिसिस, इस्केमिया आणि पेरिफोकल सेरेब्रल एडेमाच्या क्षेत्राची मर्यादा, हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या कार्यामध्ये सुधारणा, सामान्य रक्तदाब असलेल्या हेपरिनच्या 20,000 युनिट्सपर्यंत तीव्र श्वसन विकार दूर करणे). अँटीकोआगुलंट्स, अँटीप्लेटलेट एजंट्स, व्हॅसोडिलेटर (पेंटॉक्सिफेलिनच्या 2% सोल्यूशनच्या 5 मिली, इंट्राव्हेनस ट्रेंटल) सोबत प्रशासित केले पाहिजे, रिओपोलिग्लुसिनसह हेमोडायल्युशन (20-40 थेंब / मिनिट दराने इंट्राव्हेनस 400 मिली). या काळात सेरेब्रल रक्ताभिसरणाच्या बिघडलेल्या ऑटोरेग्युलेशनमुळे आणि ब्लड प्रेशरच्या पातळीवर सेरेब्रल रक्तप्रवाहाच्या अवलंबित्वामुळे रक्तदाब वाढण्याच्या संकटामुळे ते "कार्यरत" पातळीवर कमी केले जावे. डायपायरिडामोल (क्युरेन्टाइल, पर्सांथिन - 05% द्रावणात / मध्ये किंवा / मीटरमध्ये 2 मि.ली.), ट्रेंटल (0.1 ग्रॅम - 2% द्रावणातील 250 मिली सलाईन किंवा 5% ड्रिपमध्ये 0.1 ग्रॅम - 5 मिली) वापरून सुधारित केले जाते. द्रावण ग्लुकोज), कॅविंटन (2-4 मि.ली. 05% द्रावण 300 मि.ली. फिजियोलॉजिकल सलाईन इंट्राव्हेन्सली).
गंभीर सेरेब्रल एडेमा, सेरेब्रल एम्बोलिझम आणि हेमोरेजिक इन्फ्रक्शन असलेल्या इस्केमिक स्ट्रोकमध्ये, ऑस्मोडायरेटिक्सचा अधिक सक्रिय वापर आवश्यक आहे. सायकोमोटर आंदोलनासह, सेडक्सेन (05% सोल्यूशनचे 2-4 मि.ली. / मी मध्ये), हॅलोपेरिडॉल (05% सोल्यूशनचे 0.1-1.0 मि.ली. / मी मध्ये) किंवा सोडियम हायड्रॉक्सीब्युटरेट (20% सोल्यूशनचे 5 मि.ली. / मी किंवा / व्ही).
हृदयाच्या आकुंचनांची लय आणि शक्ती यांचे उल्लंघन ही एक पार्श्वभूमी असू शकते ज्याच्या विरूद्ध स्ट्रोक विकसित झाला आहे (बहुतेकदा एम्बोलिझम म्हणून), आणि हृदयाच्या मध्यवर्ती नियमन बिघडल्याचा परिणाम. पहिल्या प्रकरणात, सेरेब्रोव्हस्कुलर अपघाताशिवाय कार्डियाक ऍरिथमियास सारख्या तत्त्वांनुसार तातडीचे उपाय केले जातात. या प्रकरणात, बीटा-ब्लॉकर्सचे मोठे डोस, विशेषत: अॅनाप्रिलीन आणि गंभीर धमनी हायपोटेन्शन टाळणे इष्ट आहे. मायोकार्डियल इस्केमियासह, योग्य सहाय्याची संपूर्ण रक्कम प्रदान केली जाते, जे नियम म्हणून, सेरेब्रल इस्केमियासाठी देखील उपयुक्त आहे. शक्य असल्यास, सेरेब्रल वाहिन्यांच्या तीव्र विस्तारास कारणीभूत घटक, विशेषतः नायट्रोग्लिसरीन टाळले पाहिजेत. उच्च रक्तदाबाच्या पार्श्वभूमीवर, यामुळे सेरेब्रल एडेमा वाढू शकतो आणि इस्केमियाच्या सतत फोकसचा उदय होऊ शकतो.
हॉस्पिटलायझेशन. सर्व सेरेब्रल स्ट्रोकसाठी, अतिदक्षता विभाग किंवा न्यूरोलॉजिकल विभागात (विशेष न्यूरोव्हस्कुलर विभाग) रूग्णांना हॉस्पिटलायझेशन सूचित केले जाते. अपवाद म्हणजे महत्वाच्या कार्यांचे गंभीर उल्लंघन आणि दुःखाच्या स्थितीत, जेव्हा वाहतूक स्वतःच धोकादायक असते. मेंदूच्या स्टेमच्या लहान-फोकल जखमांसाठी श्वसन पुनरुत्थान पुरेसे प्रभावी आहे.
स्ट्रोकसाठी आपत्कालीन काळजी: मेंदूच्या नुकसानाची वैशिष्ट्यपूर्ण लक्षणे आणि प्रथमोपचाराचे नियम

स्ट्रोक म्हणजे मेंदूच्या वाहिन्यांमधील रक्ताभिसरणाचे तीव्र उल्लंघन, थ्रॉम्बस किंवा प्लेक (इस्केमिक, एकूण स्ट्रोकच्या सुमारे 80%) किंवा रक्तस्त्राव (रक्तस्राव) द्वारे मेंदूच्या वाहिन्यांमध्ये अडथळा निर्माण झाल्यामुळे. .
स्ट्रोकसाठी तातडीची काळजी रुग्णाचे जीवन आणि क्षमता वाचवण्यात महत्त्वाची भूमिका बजावते.
प्रत्येकास स्ट्रोकची चिन्हे माहित असणे आवश्यक आहे आणि प्रथमोपचार प्रदान करण्यास सक्षम असावे. 10-15 मिनिटांचा विलंब एखाद्या व्यक्तीचा जीव घेऊ शकतो.
लक्षणे आणि निदान
सेरेब्रल (विशिष्ट नसलेले) असे विकार आहेत जे अप्रत्यक्षपणे स्ट्रोकबद्दल बोलतात:
- अचानक अल्पकालीन चेतना कमी होणे;
- स्तब्धतेची स्थिती - बाह्य उत्तेजनांची प्रतिक्रिया खूप प्रतिबंधित आहे, व्यक्ती गोंधळलेल्या मनात आहे;
- जागा आणि वेळेत सामान्य अभिमुखतेचा अभाव;
- तीव्र डोकेदुखी ज्यामुळे उलट्या होतात;
- तीव्र पॅरोक्सिस्मल उष्णता, थंडी वाजून येणे आणि जास्त घाम येणे (सामान्यतः "गरम, थंड" म्हणून ओळखले जाते);
- धडधडणे लक्षात येते;
- तीव्र तहान, कोरडे तोंड.
स्ट्रोक हे रशियामधील मृत्यूचे दुसरे प्रमुख कारण आहे. हे एक गंभीर पॅथॉलॉजी आहे, 87% प्रकरणांमध्ये अपंगत्व किंवा मृत्यू होतो. स्ट्रोकच्या केवळ 13% रुग्णांवर यशस्वीपणे उपचार केले जातात आणि पूर्णपणे बरे होतात.पण पहिल्या स्ट्रोकपासून वाचलेल्या निम्म्या लोकांना पुढच्या 5 वर्षांत दुसरा सेरेब्रोव्हस्कुलर अपघात होतो.
फोकल (विशिष्ट) मेंदूच्या नुकसानीची लक्षणे:
- हालचाल विकार (अंगात कमकुवतपणा, साध्या क्रिया करण्यास असमर्थता);
- paresthesia - मुंग्या येणे, गूजबंप्स, बधीरपणा च्या संवेदना;
- “कुटिल स्मित”, जेव्हा एखादी व्यक्ती हसण्याचा प्रयत्न करते तेव्हा चेहऱ्याच्या अर्ध्या भागाचे स्नायू आकुंचन पावतात;
- भाषण पॅथॉलॉजीज आणि विकार - एखादी व्यक्ती स्पष्टपणे सुसंगतपणे संवाद साधण्यास सक्षम नाही;
- nystagmus - नेत्रगोलक च्या अनैच्छिक वारंवार oscillatory हालचाली;
- दुहेरी दृष्टी - डिप्लोपियासह विविध दृष्टीदोष.
विश्वासार्ह निदानासाठी, एमआरआय (चुंबकीय अनुनाद इमेजिंग) किंवा सीटी (संगणित टोमोग्राफी) अभ्यास केले जातात. पहिल्या 12-24 तासांमध्ये, सीटी परिणामांवर जखम क्षेत्र लक्षात घेतले जाऊ शकत नाही, म्हणून एमआरआय निदान अधिक श्रेयस्कर मानले जाते.
 सर्व रुग्णालयांना एमआरआय, सीटी आणि परिणामांचे त्वरित अर्थ लावणे परवडत नाही.
सर्व रुग्णालयांना एमआरआय, सीटी आणि परिणामांचे त्वरित अर्थ लावणे परवडत नाही.
म्हणून, बहुतेक प्रकरणांमध्ये, निदान रुग्णाची सामान्य तपासणी, इकोएन्सेफॅलोग्राफी (ईईजी) आणि लंबर पँचरपर्यंत मर्यादित आहे.
लंबर पँक्चर म्हणजे लंबर प्रदेशातील पँचरद्वारे तपासणीसाठी सेरेब्रोस्पाइनल फ्लुइडची एक छोटी मात्रा काढून टाकणे.
रुग्णामध्ये कोणत्या प्रकारचे मेंदूचे नुकसान झाले आहे हे निर्धारित करण्यासाठी विभेदित निदान केले जाते:
स्ट्रोकसाठी आपत्कालीन काळजी
स्ट्रोकसाठी आपत्कालीन काळजी
सेरेब्रल स्ट्रोक सेरेब्रल रक्ताभिसरणाचे तीव्र उल्लंघन आहे. बहुतेक प्रकरणांमध्ये, स्ट्रोकचे कारण उच्च रक्तदाब आणि एथेरोस्क्लेरोसिस असते, कमी वेळा - वाल्वुलर हृदयरोग, मायोकार्डियल इन्फेक्शन, सेरेब्रल वाहिन्यांच्या जन्मजात विसंगती आणि आर्टेरिटिस.
प्री-हॉस्पिटल टप्प्यावर हे आवश्यक आहे:
उलट्यापासून वायुमार्ग मुक्त करा; आवश्यक असल्यास, हवा नलिका लावा - व्हेंटिलेटर;
इंट्राक्रॅनियल प्रेशर कमी करण्यासाठी डोक्याला उंच स्थिती द्या, डोक्यावर बर्फ ठेवा. मूत्र धारणा सह, कॅथेटरसह मूत्र काढून टाकणे आवश्यक आहे; साफ करणारे एनीमा सह आतडे स्वच्छ करा;
स्ट्रोकसाठी प्रथमोपचार
स्ट्रोक हा हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या सर्वात धोकादायक रोगांपैकी एक आहे. रशियामधील आकडेवारीनुसार, प्रत्येक मिनिटाला कोणीतरी सेरेब्रल रक्ताभिसरणाचे उल्लंघन करते - स्ट्रोक. मायक्रोस्ट्रोकसह. मायोकार्डियल इन्फेक्शनपेक्षा स्ट्रोक अधिक वेळा होतो.
पहिल्या महिन्यात स्ट्रोकमुळे मृत्यूचे प्रमाण 20-25% आहे, पहिल्या वर्षात 1/3 पेक्षा जास्त रुग्ण सेरेब्रल रक्ताभिसरण बिघडल्यामुळे झालेल्या गुंतागुंतांमुळे मरतात आणि 30-40% अक्षम होतात. अशा निराशाजनक आकडेवारी केवळ रोगाच्या तीव्रतेमुळेच नव्हे तर अकाली (अयोग्य) सहाय्यामुळे देखील उद्भवतात. पहिल्या तीन तासांमध्ये (जास्तीत जास्त 6) पात्र वैद्यकीय सेवा प्राप्त झालेल्या रुग्णांना स्ट्रोकमुळे गमावलेली सर्व कार्ये पूर्णपणे (शक्यतोपर्यंत) पुनर्संचयित करण्याची संधी असते. या कालावधीला (3 तास) त्याचे नाव "उपचारात्मक विंडो" देखील मिळाले, नंतर अपरिवर्तनीय पॅथॉलॉजिकल बदल सुरू होतात.
अशा निदान असलेल्या सर्व रुग्णांना रुग्णालयात दाखल केले जावे - विशेषत: जर सेरेब्रोव्हस्कुलर अपघात कामावर, रस्त्यावर, वाहतुकीत झाला असेल. डॉक्टरांनी, संगणकीय किंवा चुंबकीय अनुनाद इमेजिंग करून, सेरेब्रल अभिसरणाचे उल्लंघन कशामुळे झाले हे निर्धारित करणे आवश्यक आहे: रक्तवाहिन्या किंवा रक्तस्त्राव अडथळा. जर हे रक्तस्राव (हेमोरेजिक स्ट्रोक) असेल तर ते कोणत्या ठिकाणी झाले आहे, शक्य तितक्या लवकर रक्तवाहिन्यांचे कार्य पुनर्संचयित करणे आणि रक्त काढून टाकणे देखील आवश्यक आहे. रक्तवाहिन्यांमध्ये अडथळा निर्माण झाल्यास, डॉक्टर रक्ताच्या गुठळ्या विरघळणारे औषध इंजेक्शन देतात.
स्ट्रोकची पहिली लक्षणे
हा रोग प्रत्येकासाठी वैयक्तिकरित्या पुढे जातो. स्ट्रोकची लक्षणे व्यक्तीला कोणत्या प्रकारचा स्ट्रोक आहे आणि मेंदूच्या कोणत्या भागात नुकसान झाले आहे यावर अवलंबून असते. सर्वात सामान्य लक्षणे:
- डोकेदुखी;
- चक्कर येणे, कधीकधी मळमळ सह. उलट्या होणे;
- चेतनाची संभाव्य हानी;
- अशक्तपणा, चेहऱ्याच्या अर्ध्या भागात सुन्नपणा, हाताला अर्धांगवायू, पायात;
- भाषण, स्मृती, तर्कशुद्धपणे तर्क करण्याची क्षमता यांचे उल्लंघन;
- शरीराच्या अर्ध्या भागात वाढलेली वेदना.
वरीलपैकी किमान दोन लक्षणे तुमच्यामध्ये, कुटुंबातील सदस्यात, सहकार्यामध्ये दिसल्यास, ताबडतोब रुग्णवाहिका कॉल करणे हे एक कारण आहे. डिस्पॅचरला लक्षणांचे वर्णन करा जेणेकरुन रुग्णवाहिका संघ नियोजित कृती योजनेसह तयार होईल. स्वत: ची औषधोपचार करू नका, लक्षात ठेवा की सामान्य जीवनात परत येण्यासाठी आपल्याकडे तीन तास आहेत.
डॉक्टरांच्या आगमनापूर्वी कृती
रुग्णाला खाली ठेवले पाहिजे, त्याच्या डोक्याखाली उशी, खांदे आणि खांद्यावर ब्लेड ठेवले पाहिजे, जेणेकरून डोके बेड, मजला, बेंचला अंदाजे 30 डिग्रीचा कोन बनवेल. ताजी हवेत प्रवेश द्या, यासाठी घट्ट कपडे काढा, शर्टची कॉलर काढा, खिडकी उघडा, एअर कंडिशनर असल्यास ते चालू करा. काढता येण्याजोग्या दात काढा.
उलट्या होत असल्यास, आपले डोके बाजूला वळवा, स्वच्छ रुमाल किंवा कापसाचे किंवा रेशमाचे तलम पारदर्शक कापडाने हात गुंडाळा आणि उलटीचे तोंड स्वच्छ करा. त्यांना श्वसनमार्गामध्ये फेकल्याने गंभीर स्वरूपाचा न्यूमोनियाचा धोका असतो, ज्याचा सामना करणे कठीण होईल.
तुमचे रक्तदाब मोजण्याचे सुनिश्चित करा. याचा विचार केला जायचा: जर ते वाढले तर ते 120/80 मिमी एचजी पर्यंत कमी केले पाहिजे. कला. दाब मध्ये एक तीक्ष्ण घट त्याच्या उच्च मूल्यांपेक्षा कमी धोकादायक नाही! काय करायचं? सहसा एखाद्या व्यक्तीला त्याचे "कार्यरत" क्रमांक माहित असतात. उदाहरणार्थ, त्याला 150/80 mmHg वर चांगले वाटते. कला. 5-10 मिमी एचजीने "कार्यरत" पेक्षा जास्त असलेल्या संख्येवर लक्ष केंद्रित करणे आवश्यक आहे. कला. आणि एक अँटीहाइपरटेन्सिव्ह औषध द्या (शक्यतो ज्याची पीडित व्यक्तीला सवय आहे, दैनंदिन जीवनात वापरली जाते). ब्लड प्रेशरमध्ये तीव्र घट झाल्यामुळे इस्केमियाचा फोकस वाढू शकतो, ज्यामुळे नवीन विकार होतात, विशेषतः पॅरेसिस अर्धांगवायूमध्ये बदलू शकते.
दबाव कमी करण्यासाठी काहीतरी? तुम्हाला तुमच्या औषधांचा ओव्हरडोज होण्याची भीती वाटते का? घाबरू नका आणि रक्तदाब 180 मिमी एचजी पर्यंत वाढला आहे का ते विचारात घ्या. कला. धमनी उच्च रक्तदाब ग्रस्त नसलेल्या व्यक्तीमध्ये आणि 200 मिमी एचजी पर्यंत. कला. - हायपरटेन्सिव्ह रूग्णांमध्ये, हे फार भयानक नाही. अजिबात दुरुस्त न केलेले बरे. तुम्ही गैर-औषध पद्धतींचा अवलंब करू शकता: रुग्णाला खोलवर श्वास घेण्यास सांगा आणि शक्य तितक्या वेळ श्वास रोखून ठेवा. नाडी मोजणे फार महत्वाचे आहे. शेवटी, काही प्रकारचे स्ट्रोक फक्त अॅट्रियल फायब्रिलेशनमुळे होतात. नाडी "ब्रेक" झाल्यास, रुग्णाला ते औषध द्या जे तो अशा प्रकरणांमध्ये सहसा घेतो. स्वत: ची औषधोपचार करू नका, मेंदूच्या वाहिन्या आणि संरचनांवर परिणाम करणारी कोणतीही औषधे इंजेक्ट करू नका! ग्लाइसिन (एमिनोएसेटिक ऍसिड) ची शिफारस केली जाऊ शकते. गंभीर परिस्थितीत, प्रति डोस एक ग्रॅम (जीभेखाली 10 गोळ्या) किंवा 30 मिनिटांच्या अंतराने 5 गोळ्या 3 वेळा देण्याची शिफारस केली जाते. हे कोणतेही नुकसान आणणार नाही आणि रोगाचा मार्ग सुलभ करेल.
स्ट्रोकचा हल्ला रस्त्यावर झाला असल्यास, मदतीसाठी तुमची पावले समान आहेत. एखाद्याला रुग्णवाहिका कॉल करण्यास सांगा. बळी खाली घालणे. उलटी करताना तो गुदमरणार नाही याची खात्री करा, बटणे, बेल्ट, बेल्ट अनबटन करून हवा प्रवेश द्या. निर्णय नेहमीच अस्पष्ट असतो - रुग्णालयात नेणे आवश्यक आहे. रुग्णवाहिका कॉल करणे शक्य नसल्यास, रुग्णाला कोणत्याही वाहतुकीच्या साधनाने घेऊन जा, "उपचारात्मक विंडो" लक्षात ठेवा.
जर तुम्ही वैयक्तिक वाहतूक वापरत असाल, तर कारची सीट उघडा, रुग्णाला खाली झोपवा (30 ° च्या कोनात), दाताचे दात काढून टाका, त्याचे डोके एका बाजूला वळवा आणि त्याच्या स्वत: च्या लाळेने गुदमरणार नाही याची खात्री करा किंवा उलट्या स्फिग्मोमॅनोमीटर विसरू नका, तुमचा रक्तदाब आणि नाडी मोजा. तुमच्याकडे त्यांना दुरुस्त करण्यासाठी काहीही नसले तरीही, बदलांची माहिती डॉक्टरांना योग्य निदान करण्यात आणि त्वरीत पुरेसे उपचार सुरू करण्यात मदत करेल.
स्ट्रोकसाठी प्रथमोपचार

स्ट्रोक म्हणजे सेरेब्रल रक्ताभिसरणाचे उल्लंघन. मेंदूला रक्तपुरवठा करणाऱ्या धमन्या बंद पडू शकतात आणि नंतर इस्केमिक स्ट्रोक होतो किंवा धमनी फुटू शकते आणि हा एक रक्तस्रावी स्ट्रोक आहे. अशा प्रकारे, या संवहनी आपत्तीचा परिणाम म्हणून, मेंदूचा काही भाग सामान्य रक्तपुरवठा न होता, ऑक्सिजन उपासमार अनुभवत आहे. हायपोक्सियाच्या परिणामी - ऊतींमध्ये ऑक्सिजनची कमतरता, तंत्रिका पेशी मरतात. यामुळे विविध प्रकारचे न्यूरोलॉजिकल लक्षणे उद्भवतात, हे भाषण पूर्ण किंवा आंशिक नुकसान, स्मरणशक्ती कमी होणे, शरीराच्या अवयवांचे अर्धांगवायू (हेमिपेरेसिस) असू शकते.
सर्व स्ट्रोकमध्ये, इस्केमिक प्रकार 80% प्रकरणांमध्ये आढळतो. मेंदूला ऑक्सिजनयुक्त रक्ताचा पुरवठा करणार्या धमन्यांमधील अडथळे बहुतेकदा कोलेस्टेरॉलच्या साठ्यांमुळे होते. इस्केमिक स्ट्रोक बहुतेकदा कमी रक्तदाबाच्या पार्श्वभूमीवर उद्भवतात आणि प्रामुख्याने सकाळी होतात. जर धमनीचा व्यास फार मोठा नसेल तर अशा स्ट्रोकचे क्लिनिक हळूहळू विकसित होते, अशक्तपणा, चक्कर येणे, चेहरा, हात आणि (किंवा) पाय एका बाजूला सुन्न होणे, दृश्य आणि भाषण विकार उद्भवू शकतात, कोपरे. तोंडाचा भाग असममित होतो, डोकेदुखी होऊ शकते, संतुलन बिघडू शकते. मोठ्या व्यासाची धमनी अवरोधित करताना, प्री-हॉस्पिटल स्टेजवर इस्केमिक आणि हेमोरेजिक स्ट्रोक दरम्यान विभेदक निदान करणे अत्यंत कठीण आहे.
सेरेब्रल हेमोरेज (हेमोरेजिक स्ट्रोक) जेव्हा रक्तवाहिनी फुटते आणि आसपासच्या ऊती रक्ताने भरतात तेव्हा उद्भवते. यामुळे मेंदूतील सामान्य रक्तप्रवाहात व्यत्यय येतो, रक्ताचा प्रवाह मेंदूच्या ऊतींना संकुचित करतो, ज्यामुळे आणखी नुकसान होते. बर्याचदा, उच्च रक्तदाबाच्या पार्श्वभूमीवर हेमोरेजिक स्ट्रोक होतात.
मेंदूला रक्तपुरवठा करणार्या वाहिन्यांच्या लुमेनमध्ये घट झाल्यामुळे आणि त्यानुसार, त्याच्या पोषणात बिघाड झाल्यास, रक्त गोठणे (रक्त पातळ होणे) कमी करणारी औषधे लिहून देणे आवश्यक आहे - हे ऍस्पिरिन असू शकते, ज्याचा वापर बर्याच रोगांसाठी केला जातो. बराच वेळ दररोज ¼ गोळ्या, किंवा नवीन औषधे - वॉरफेरिन, उपचार करणार्या डॉक्टरांनी सांगितलेल्या डोसवर. क्लोपीडोग्रेल किंवा झिल्ट हे औषध आता वापरले जात आहे, ज्याची शिफारस न्यूरोलॉजिस्टने देखील विसंगत म्हणून केली आहे, प्री-हॉस्पिटल स्टेजसह.
काय करायचं
प्री-हॉस्पिटल स्टेजवर गंभीर स्ट्रोकसाठी आपत्कालीन काळजी त्याच्या स्वरूपाची (रक्तस्राव किंवा इस्केमिया) अचूक व्याख्या आवश्यक नसते. अशा आपत्कालीन सहाय्याची मूलभूत तत्त्वे म्हणजे शरीराच्या महत्त्वपूर्ण कार्यांच्या सामान्यीकरणासाठी परिस्थिती निर्माण करणे - हे श्वासोच्छवास आणि रक्त परिसंचरण आहे, सेरेब्रल एडेमा विरूद्ध लढा. देहभान हरवताना श्वसनाचे विकार अशक्त श्वासनलिकेच्या तीव्रतेमुळे असू शकतात, याचा अर्थ जीभ मागे घेणे, श्वासनलिका आणि श्वासनलिका मध्ये उलट्या होणे वगळणे आवश्यक आहे आणि यासाठी रुग्णाचे डोके एका बाजूला वळले पाहिजे. बाजू न्यूरोलॉजिस्टच्या आधुनिक शिफारशींनुसार, रक्तदाब सुधारणे केवळ तेव्हाच केले जाते जेव्हा ते लक्षणीयरीत्या सामान्य मूल्यांपेक्षा जास्त असेल, कारण स्ट्रोकच्या रूग्णांमध्ये कमी रक्तदाब सहसा त्याची स्थिती बिघडते आणि पुढील रोगनिदान होते.
रुग्णाला ऑक्सिजन पुरवठा प्रदान करणे आवश्यक आहे, अँटीहाइपॉक्सिक क्रिया असलेली औषधे निर्धारित केली जातात. आजपर्यंत, औषधाला प्राधान्य दिले जाते - मेक्सिडॉल, जे इंट्राव्हेनस प्रशासित केले पाहिजे, 5 मिलीलीटरच्या डोसवर, सलाईनमध्ये पातळ केले पाहिजे. सेरेब्रल रक्ताभिसरण सुधारणार्या औषधांपैकी, न्यूरोलॉजिस्ट आज प्री-हॉस्पिटल स्टेजवर मॅग्नेशियम सल्फेट द्रावण वापरण्याची शिफारस करतात. स्ट्रोकमध्ये एमिनोफिलिन वापरण्यापासून ते आता दूर गेले आहेत आणि यापुढे शिफारस केलेली नाहीत. सेरेब्रल एडीमाच्या धमकीसह, ऑक्सिजन थेरपी चालू राहते, लघवीचे प्रमाण वाढवणारा पदार्थ (लॅसिक्स) लिहून दिला जातो. दौरे झाल्यास - अँटीकॉनव्हलसंट थेरपी (रिलेनियम). रुग्णाला रक्तवहिन्या केंद्रात, प्राथमिक रक्तवहिन्यासंबंधी विभागात किंवा अतिदक्षता विभाग असलेल्या जवळच्या वैद्यकीय संस्थेत दाखल केले पाहिजे, कारण बहुतेकदा अशा रुग्णांना पुनरुत्थानासह गहन काळजीची आवश्यकता असते.
प्रतिबंधात्मक उपाय म्हणजे रक्तवाहिन्यांचे संरक्षण करणे, आणि हे सर्व प्रथम, धूम्रपान सोडणे आहे, कारण तंबाखूच्या धुराच्या घटकांप्रमाणे रक्तवहिन्यासंबंधी भिंतीचा काहीही नाश करत नाही (आणि त्यात तीनशेहून अधिक घटक आहेत!), धमनी उच्च रक्तदाब नियंत्रण आणि उपचार, आहार, नियमित शारीरिक क्रियाकलाप. हे लक्षात ठेवण्यासारखे आहे की WHO च्या मते, आपले 80% आरोग्य आपल्या जीवनशैलीवर अवलंबून असते.
स्ट्रोकसाठी प्रथमोपचार
इव्हान Drozdov 04.02.2018 0 टिप्पण्या
स्ट्रोक हा एक जीवघेणा रोग आहे, बहुतेक प्रकरणांमध्ये अपंगत्व आणि मृत्यू देखील होतो. धोकादायक परिणाम विकसित होण्याची शक्यता हल्ल्याच्या शिखरावर आणि रुग्णालयात वैद्यकीय सेवेच्या तरतूदी दरम्यान निघून गेलेल्या वेळेच्या अंतरावर अवलंबून असते. स्ट्रोकचा बळी, त्याच्या सभोवतालचे लोक आणि डॉक्टरांना मेंदूमध्ये रक्त प्रवाह पुनर्संचयित करण्यासाठी 4 तासांपेक्षा जास्त वेळ नाही. म्हणून, स्ट्रोकसाठी त्वरित प्रथमोपचार करणे अत्यंत महत्वाचे आहे, या काळात वैशिष्ट्यपूर्ण लक्षणांद्वारे हल्ला ओळखणे आवश्यक आहे, डॉक्टरांच्या आगमनापूर्वी प्राथमिक काळजी देऊन हल्ल्याचा प्रभाव कमी करणे, पीडितेला रुग्णालयात नेणे आणि लिहून देणे आवश्यक आहे. उपचार
स्ट्रोकची पहिली चिन्हे
वेळेवर प्रथमोपचार प्रदान करण्यासाठी सामान्य न्यूरोलॉजिकल आणि विशिष्ट लक्षणांच्या कॉम्प्लेक्सद्वारे स्ट्रोक आणि त्याच्या विकास यंत्रणेचे स्वरूप ओळखणे शक्य आहे. कोणत्याही पूर्ववर्तीशिवाय उत्स्फूर्तपणे उद्भवणारी सामान्य प्राथमिक चिन्हे समाविष्ट आहेत:
- हातपाय सुन्न होणे - बहुतेक प्रकरणांमध्ये शरीराच्या एका बाजूला;
- गडद होणे आणि दुहेरी दृष्टी;
- अशक्त समन्वय आणि अभिमुखता;
- स्मृतीभ्रंशाचा संक्षिप्त परिणाम;
- भाषण विकार.

प्रकटीकरण इस्केमिक स्ट्रोकत्यांची स्वतःची वैशिष्ट्ये आहेत:
- शरीराचा किंवा अंगांचा अर्धांगवायू एका बाजूला विकसित होतो, जवळजवळ नेहमीच मेंदूच्या पेशींच्या जखमेच्या उलट बाजू;
- चालणे अस्थिर आणि डळमळीत होते, बहुतेकदा पीडित स्वतःहून उभा राहू शकत नाही;
- बोलणे कठीण होते, जे बोलले जाते ते बोलणे आणि समज कमी होते;
- चक्कर येते, उलट्या होतात.
मी हल्ला करीन रक्तस्रावी स्ट्रोकबहुतेकदा रक्तदाबात तीव्र वाढ होण्याआधी - एक उच्च रक्तदाब संकट. याचा परिणाम म्हणून, मेंदूच्या ऊतीमध्ये धमनी फुटते आणि रक्तस्त्राव होतो. हल्ल्याच्या वेळी, एखाद्या व्यक्तीस:
- तीक्ष्ण आणि असह्य वेदना, डोके फाडल्यासारखे वाटते;
- जलद हृदय गती;
- वाढलेल्या स्नायूंच्या टोनच्या पार्श्वभूमीवर चेहर्याचे विकृत रूप;
- अर्धांगवायू;
- उच्च प्रकाशसंवेदनशीलता, ठिपके आणि डोळ्यांसमोर धूसर वर्तुळे.
डॉक्टरांच्या आगमनापूर्वी आपल्याला स्ट्रोकचे निदान करण्याची परवानगी देणारी चिन्हे समाविष्ट आहेत:
- असममित स्मित आणि ओठांचा एक कोपरा वाढवण्याची अशक्यता;
- अशक्त उच्चार आणि प्रतिबंधित भाषण;
- एकाच वेळी वर उचलण्याचा प्रयत्न करताना अंगांची असममित हालचाल.
जर, आरोग्यामध्ये अचानक बिघाड झाल्यास, एखाद्या व्यक्तीस वर्णित लक्षणांपैकी कमीतकमी काही चिन्हे आढळल्यास, त्वरित अतिदक्षता रुग्णवाहिका बोलावून रुग्णालयात नेले पाहिजे.
स्ट्रोकसाठी घरी प्रथमोपचार
स्ट्रोकच्या पहिल्या लक्षणांवर, पीडितामध्ये चेतना असूनही आणि सर्व काही व्यवस्थित असल्याची खात्री असूनही, जवळच्या लोकांनी त्वरित रुग्णवाहिका बोलवावी, तसेच मेंदूच्या अपयशाची लक्षणे प्रेषणकर्त्याला तपशीलवार वर्णन केली पाहिजेत. डॉक्टरांच्या आगमनापूर्वी, रुग्णाला स्थिती कमी करण्यासाठी प्राथमिक काळजी प्रदान करणे आवश्यक आहे:
- डिस्पॅचरच्या विशेष सूचनांच्या बाबतीत, त्यांचे स्पष्टपणे पालन करा.
- हळुवारपणे पीडितेला अशा स्थितीत ठेवा ज्यामध्ये डोके 30 ° पर्यंत उंच केले जाते आणि किंचित एका बाजूला वळवले जाते. हे आवश्यक आहे जेणेकरून अचानक उलट्या झाल्यास, अन्नाचा कचरा श्वसनाच्या अवयवांमध्ये प्रवेश करू शकत नाही आणि चेतना गमावल्यास, जीभ बुडत नाही.
- खिडकी उघडा किंवा वेंट करा जेणेकरून ताजी हवा पीडित असलेल्या खोलीत प्रवेश करेल.
- जर रुग्ण अतिउत्साहीत असेल किंवा मर्यादित गतिशीलतेमुळे चिंताग्रस्त होऊ लागला असेल तर त्याला धीर द्या. हे शांत स्वरात समजावून सांगितले पाहिजे की त्याची स्थिती कमी करण्यासाठी त्याला लवकरच वैद्यकीय मदत दिली जाईल.
- दबाव मोजा आणि शक्य असल्यास, साखरेची पातळी, नंतर डॉक्टरांना सूचित करण्यासाठी मोजमापांचे परिणाम रेकॉर्ड करा.
- घसा, छाती, बेल्ट पिळून टाकणाऱ्या कपड्याच्या वस्तू काढा किंवा बंद करा.
- चेतना, श्वासोच्छ्वास आणि हृदयाचे ठोके नसताना, ताबडतोब छातीवर दाब आणि कृत्रिम श्वासोच्छ्वास करा.

स्ट्रोकसाठी प्राथमिक काळजी घेण्याच्या पद्धती देखील आहेत, ज्या नेहमी पारंपारिक औषधांद्वारे ओळखल्या जात नाहीत, परंतु व्यवहारात ते प्रभावी आहेत. मुख्य म्हणजे एक्यूपंक्चरची पद्धत. बेशुद्ध झालेल्या व्यक्तीला रक्ताचे 2 किंवा -3 थेंब येईपर्यंत अल्कोहोल-उपचार केलेल्या सुईने बोटांच्या टोकांवर छिद्र केले जाते.
तसेच, चेहऱ्याच्या स्पष्ट असममिततेसह, रुग्णाच्या कानातले घासले जातात, त्यानंतर रक्त दिसेपर्यंत त्यांना सुईने छिद्र केले जाते. हे तंत्र बर्याचदा रुग्णाला चेतना आणते आणि आपल्याला मेंदूच्या संरचनेतील तणाव दूर करण्यास अनुमती देते.
क्रिया करण्यासाठी की निषिद्धस्ट्रोकचा संशय असल्यास कार्य करण्यासाठी, समाविष्ट करा:
- पीडितेचा जोरदार थरथरणे, अचानक हालचाली, किंचाळणे आणि इतरांचा उन्माद;
- आहार आणि भरपूर पाणी पिणे;
- अमोनिया आणि इतर ऍसिड-युक्त एजंट्ससह जिवंत करणे;
- मेंदूच्या अपयशाची लक्षणे स्वतःच फार्मास्युटिकल माध्यमांनी दूर करण्याचा प्रयत्न;
स्ट्रोकसाठी प्रथमोपचार
रुग्णवाहिका संघाच्या आगमनापूर्वी, पीडित व्यक्तीला स्वतंत्रपणे कोणतीही औषधे देण्याची शिफारस केलेली नाही, ज्या प्रकरणांमध्ये रुग्णवाहिका पाठवणारा वर्णित लक्षणांवर आधारित एकल भेट देऊ शकतो.
रुग्णवाहिका पॅरामेडिक्सद्वारे वैद्यकीय मदत दिली जाते. थेट पुनरुत्थान वाहनात, डॉक्टर शरीराच्या महत्त्वपूर्ण चिन्हे राखण्याच्या उद्देशाने ऑपरेशनल क्रिया करतात. यात समाविष्ट:
- अप्रत्यक्ष हृदय मालिश;
- कृत्रिम श्वसन;
- श्वासनलिका इंट्यूबेशन;
- इस्केमिक स्ट्रोकच्या लक्षणांसाठी रक्त पातळ करणाऱ्या औषधांचा परिचय;
- गंभीर आक्षेपार्ह सिंड्रोम मध्ये anticonvulsants परिचय;
- औषधांसह रक्तदाब कमी करणे, जर त्याचे निर्देशक गंभीरपणे वाढले असतील;
- ऑस्मोडियुरेटिक्सचा परिचय, जर पीडितेला सेरेब्रल एडेमाची चिन्हे दिसली;
- रक्तस्रावी स्ट्रोकचे निदान झाल्यास थ्रोम्बोजेनिक एजंट्सचा परिचय;
- रक्तवाहिन्या आणि रक्तवाहिन्यांमधून रक्त प्रवाह सुधारणाऱ्या औषधांचा परिचय.
येथे साइटवर आपले प्रश्न विचारण्यास मोकळ्या मनाने. आम्ही तुम्हाला उत्तर देऊ! एक प्रश्न विचारा >>
रूग्णाची रुग्णालयात प्रसूती झाल्यानंतर, इंस्ट्रुमेंटल पद्धतींसह प्राथमिक निदानाची त्वरित पुष्टी करणे आणि रक्त प्रवाह आणि खराब झालेले मज्जातंतूंच्या ऊतींचे पुनर्संचयित करण्याच्या उद्देशाने पुरेसे उपचार लिहून देणे अत्यंत महत्वाचे आहे.
हल्ल्यानंतर पहिल्या सेकंदात दिलेली मदत आणि पहिल्या तीन तासात वैद्यकीय सेवा, हे जीव वाचवण्यासारखे आहे.
स्ट्रोक म्हणजे मेंदूला रक्त पुरवठ्यात अचानक व्यत्यय किंवा व्यत्यय. थ्रोम्बसद्वारे मेंदूच्या रक्तवाहिनीत अडथळा निर्माण झाल्यास, इस्केमिक स्ट्रोक विकसित होतो. रक्तवाहिनी फुटल्याने हेमोरेजिक स्ट्रोक होतो. स्ट्रोकमध्ये दोन्ही प्रकारच्या रक्ताभिसरण विकारांमुळे मेंदूच्या पेशींचा मृत्यू किंवा मृत्यू होऊ शकतो. म्हणून, रुग्णवाहिका येण्यापूर्वी लोकांना स्ट्रोकसाठी प्रथमोपचार प्रदान करण्यास सक्षम असणे खूप महत्वाचे आहे.
सर्व प्रकारच्या मृत्यूंच्या यादीमध्ये स्ट्रोकचा क्रमांक पाचवा आहे. परंतु या पॅथॉलॉजीचे सर्वात वाईट परिणाम आहेत: अर्धांगवायू, दृष्टी कमी होणे, अशक्त भाषण, विचार आणि चेतनेमध्ये बदल.
स्ट्रोकची पहिली चिन्हे दिसू शकतात महिलांमध्येवृद्ध 18 ते 40 वर्षे वयोगटातील. या ‘घंटा’कडे दुर्लक्ष केल्याने पक्षाघाताचा धोका वाढतो. पुरुषांमध्ये, हा आजार 40 वर्षांच्या वयापर्यंत होतो, त्यांना स्त्रियांपेक्षा अधिक सहजपणे स्ट्रोकचा सामना करावा लागतो आणि ते लवकर बरे होतात.
स्ट्रोकचा विकास टाळता येऊ शकतो जर त्याचे पूर्ववर्ती वेळेत ओळखले गेले, डॉक्टरांचा सल्ला घ्या आणि प्रतिबंध विसरू नका.
स्ट्रोकचे हार्बिंगर्स:
- अचानक अशक्तपणा, जलद थकवा;
- तीव्र डोकेदुखी;
- बदल, दुहेरी दृष्टी (अगदी अल्पकालीन);
- हात सुन्न होण्याची भावना;
- तीव्र चक्कर येणे;
- स्थानिक अभिमुखतेमध्ये अचानक, क्षणिक व्यत्यय;
- बोलण्यात अडचणी, साधे, परिचित शब्द विसरले जातात;
- विचार एकाग्र करण्याची कमजोर क्षमता.
ही लक्षणे केवळ स्ट्रोकचीच नव्हे तर इतर पॅथॉलॉजीजची देखील असू शकतात. परंतु कोणत्याही परिस्थितीत, आपण डॉक्टरांचा सल्ला घ्यावा, कारण बहुतेकदा अशी लक्षणे अपुरा रक्तपुरवठ्याशी संबंधित असतात, ज्यामुळे स्ट्रोक होऊ शकतो, मेंदूच्या मज्जातंतूंच्या ऊतींना अपरिवर्तनीय नुकसान होऊ शकते.
इस्केमिक स्ट्रोक
इस्केमिक स्ट्रोक क्लिनिक:
- सकाळी किंवा रात्रीच्या विश्रांती दरम्यान उद्भवते;
- रुग्णाची चेतना बिघडलेली नाही;
- शरीराच्या एका बाजूला अंग कमजोर आहे;
- बोलणे कमजोर होणे, चेहर्याचे विकृत रूप येणे अशी चिन्हे आहेत.
रक्तस्रावी स्ट्रोक

जेव्हा मेंदूची रक्तवाहिनी फुटते, तेव्हा एखादी व्यक्ती तात्पुरती श्रवणशक्ती गमावू शकते आणि चेतना गमावू शकते.
लक्षणे:
- तीव्र डोकेदुखी, ऐकणे कमी होणे;
- उच्च मानसिक-भावनिक किंवा शारीरिक ताण सह उद्भवू;
- रुग्ण बेशुद्ध आहे;
- ओसीपीटल स्नायूंचा मजबूत ताण आहे;
- रक्तदाब खूप जास्त आहे;
- आकुंचन, अंगांचा अर्धांगवायू विकसित होतो.
रुग्णवाहिका कॉल करणे आवश्यक आहे. स्ट्रोक घरी बरा होऊ शकत नाही. रक्ताभिसरण निकामी झाल्यानंतर मेंदूला होणारे नुकसान कमी करण्यासाठी पहिल्या 3 तासांच्या आत त्या व्यक्तीला शक्य तितक्या लवकर वैद्यकीय सुविधेत घेऊन जाणे आवश्यक आहे.
जोखीम गट

ताणतणाव आणि दीर्घकाळापर्यंत भावनिक ताण यामुळे अगदी लहान वयात स्ट्रोक होऊ शकतो.
कामाच्या वयातील लोक बहुतेकदा स्ट्रोकच्या संभाव्यतेसाठी जोखीम गटात येतात. स्ट्रोकच्या विकासास कारणीभूत मुख्य कारणे:
- धमनी उच्च रक्तदाब;
- सेरेब्रल रक्ताभिसरणाचे उल्लंघन;
- हृदय व रक्तवाहिन्यासंबंधी पॅथॉलॉजीज;
- ताण आणि दीर्घकाळापर्यंत भावनिक ताण;
- एथेरोस्क्लेरोसिस, उच्च रक्त कोलेस्ट्रॉल;
- मधुमेह मेल्तिस, लठ्ठपणा, अनुवांशिक पूर्वस्थिती;
- धूम्रपान, महिलांनी गर्भनिरोधक गोळ्यांचा वापर;
- वृद्ध वय.
स्ट्रोक कसा ओळखायचा
चेहरा - हात - भाषण - चाचणी. हे केवळ शब्द नाहीत, तर स्ट्रोकचा संशय असल्यास मूल्यांकन करणे आवश्यक असलेले निकष आहेत. रशियन भाषेच्या साहित्यात, चाचणीला "यूपीझेड" म्हटले गेले, याचा अर्थ "हसा, दोन्ही हात वर करा, बोला":
| चिन्हे | काय लक्ष द्यावे. |
|---|---|
 | रुग्णाला हसायला सांगा, दात दाखवा. अलार्म सिग्नल: चेहर्याचा असममितता, प्रभावित बाजूला चेहर्याचा स्नायू कमकुवतपणा. |
 | दोन्ही हातांचे तळवे जमिनीच्या समांतर वर वर करण्यास सांगा, त्यांना 5 सेकंद धरून ठेवा, नंतर खाली करा. जर ती व्यक्ती खाली पडली असेल तर हात 45 अंश वर वाढवता येतात. अलार्म सिग्नल: दिसलेल्या स्नायूंच्या कमकुवतपणामुळे हातांपैकी एक कमी करणे. |
 | कोणतेही साधे वाक्य बोलण्यास सांगा, उदाहरणार्थ, प्रथम नाव अलार्म सिग्नल: न समजणारे बोलणे, साध्या आज्ञा किंवा वाक्प्रचारातील शब्दांचा गैरसमज हा उच्चार विकारांचे संकेत देतो. |
महत्वाचे: कोणतीही लक्षणे नसल्यास, परंतु रुग्णाची स्थिती चिंताजनक आहे, आपल्याला विलंब न करता रुग्णवाहिका कॉल करणे किंवा व्यक्तीला डॉक्टरकडे नेणे आवश्यक आहे.
स्ट्रोकसाठी आपत्कालीन प्रथमोपचार
प्रथमोपचाराच्या पहिल्या, प्री-हॉस्पिटल स्टेजच्या तरतूदीसाठी, फक्त 5-10 सेकंदत्यामुळे घाबरण्याची गरज नाही. ताबडतोब रुग्णवाहिका कॉल करणे आवश्यक आहे - पीडित व्यक्तीला जितक्या जलद पात्रता सहाय्य प्रदान केले जाईल, तितके जीव वाचवण्याची आणि आरोग्य पुनर्संचयित करण्याची संधी जास्त असेल.
सामान्य सूचना
संशयास्पद स्ट्रोकसाठी प्रथमोपचार कसे द्यावे
| कृती | वर्णन |
|---|---|
 | रुग्णवाहिका बोलवा |
 | चेतनाची उपस्थिती तपासा: हळूवारपणे व्यक्तीला हलवा, प्रश्न विचारा. |
 | पीडित व्यक्ती श्वास घेत आहे की नाही ते ठरवा: तुमचे कान चेहऱ्याकडे वाकवा, आवाज ऐका, छाती हलत असेल तर पकडा. |
 | नाडीसाठी कॅरोटीड धमनी तपासा. शक्य असल्यास, दाब मोजा - या डेटाची रुग्णवाहिका डॉक्टरांना आवश्यकता असेल. |
 | उत्स्फूर्त श्वास नसल्यास, प्रारंभ करा. जर नाडी असेल तर प्रति मिनिट 12 श्वास घ्या. |
 | रुग्णाची स्थिती काळजीपूर्वक ठेवा. सेरेब्रल एडेमा टाळण्यासाठी, आपले डोके 20-30 सेंटीमीटरने थोडे वर करा, त्याखाली एक उशी, गुंडाळलेला टॉवेल किंवा इतर वस्तू ठेवा. |
 | तुमचे डोके थोडे मागे टेकवा, तुमचा खालचा जबडा तुमच्या बोटांनी पकडा आणि थोडा पुढे ढकला. आवश्यक असल्यास, दातांचे तोंड स्वच्छ करा. |
 | उलट्या दरम्यान, काळजीपूर्वक रुग्णाला उजव्या बाजूला वळवा. |
 | तुमचे कपडे अनफास्ट करा जेणेकरून तुमच्या मानेला आणि छातीवर काहीही अडचण येणार नाही. ताजी हवा द्या. |
 | आक्षेपांसह, आपल्याला आपले डोके धरून ठेवणे आवश्यक आहे जेणेकरुन ती व्यक्ती आदळणार नाही, तोंडातून बाहेर पडलेल्या फेसवर गुदमरणार नाही. |
 | स्ट्रोक असलेल्या व्यक्तीला हलविणे, दुसर्या ठिकाणी हलवणे अशक्य आहे - रक्तवाहिन्या फुटू शकतात. |
 | पहिल्या चिन्हे दिसल्यापासून, 3 तासांच्या आत सहाय्य प्रदान केले जावे. |
हेमोरेजिक स्ट्रोकमध्ये मदत करा
हेमोरेजिक स्ट्रोकमध्ये, मानक प्री-हॉस्पिटल केअरमध्ये दोन नियम जोडले जातात:
- रक्ताचा प्रवाह सुनिश्चित करण्यासाठी, रुग्णाच्या डोक्याखाली एक उशी, जाकीटमधून रोलर, पिशवी ठेवण्याची खात्री करा.
- डोक्याला बर्फाचा पॅक (थंड पाण्याची बाटली) लावा (शक्यतो ज्या बाजूला रक्तस्रावाचा झटका आला असेल त्या बाजूला).

इस्केमिक स्ट्रोकमध्ये, अल्गोरिदमनुसार प्रथमोपचार मानक आहे.
रस्त्यावर मदत करा
जर तुम्ही रस्त्यावर एखादी व्यक्ती पाहिली ज्याला स्ट्रोक झाला असेल:

बंदिस्त जागेत मदत
बंदिस्त जागांमध्ये (कार्यालये, दुकाने, घरी) मदत पुरवताना, पीडितेला मदत करण्यासाठी मानक अल्गोरिदम व्यतिरिक्त:
- आपल्याला ताजी हवेचा प्रवाह तयार करण्याची आवश्यकता आहे - दरवाजा, खिडकी, बाल्कनी उघडा;
- रक्तदाब मोजा (तुम्ही तुमच्या जवळच्या फार्मसीमध्ये डिव्हाइस मागू शकता).
खबरदारी: तुम्ही डॉक्टर असल्याशिवाय आजारी व्यक्तीला कोणतीही औषधे देऊ नका. अमोनियासह व्यक्तीला जिवंत करू नका - यामुळे श्वसनास अटक होऊ शकते.
जर तुम्ही गोंधळलेले असाल आणि एखाद्या व्यक्तीला कोणती विशिष्ट मदत पुरवायची आहे हे माहित नसेल:
- एखाद्याला पुन्हा विचारा फोन 103 किंवा 112 द्वारे परत कॉल करा;
- रुग्णाच्या स्थितीचे वर्णन करा आणि तुमच्या पुढील चरणांसाठी शिफारसी मिळवा.
या लेखातील दुव्यावर व्हिडिओ पहा: लेखक स्ट्रोकसाठी प्रथमोपचाराबद्दल थोडक्यात बोलतो.
चीनी तंत्र: स्ट्रोकसाठी सुई
चिनी डॉक्टर, स्ट्रोक असलेल्या व्यक्तीला मदत करण्यासाठी, निर्जंतुकीकरण सुईने सर्व 10 बोटे आणि कानातले रक्तस्त्राव करण्याची ऑफर देतात. पंक्चर लहान करणे आवश्यक आहे जेणेकरून फक्त रक्त वाहते.
परंतु सर्व डॉक्टर या पद्धतीच्या प्रभावीतेशी सहमत नाहीत:
- इअरलोब छेदन फक्त अॅक्युपंक्चरिस्टद्वारे केले जाऊ शकते;
- उच्च रक्तदाबासाठी केवळ आपत्कालीन उपचार म्हणून ब्लडलेटिंग मदत करू शकते.

चिनी औषध निर्जंतुकीकरण सुई वापरून हात आणि दोन्ही कानाच्या सर्व 10 बोटांना टोचून रक्ताचा एक थेंब पिळून काढण्याची सूचना देते.
रुग्णवाहिकेने रुग्णाला रुग्णालयात पोहोचवल्यानंतर, स्ट्रोकच्या लक्षणांवर उपचार अनेक टप्प्यात होतात:
- मेंदूचे नुकसान, मृत्यूचा धोका कमी करण्यासाठी, अतिदक्षता विभागात गहन काळजी,
- न्यूरोलॉजिकल किंवा कार्डिओलॉजी विभागात पुराणमतवादी थेरपी;
- पुनर्वसन केंद्रात पुनर्वसन उपचार;
- शारीरिक उपचार, भाषण व्यायाम, मालिश, घरी पाणी प्रक्रिया.
आकडेवारीनुसार, स्ट्रोकनंतर पहिल्या तीन तासांत सक्षम प्रथमोपचार कमीतकमी 50-60% रुग्णांचे प्राण वाचवते, अगदी गंभीर स्वरूपाच्या स्ट्रोकसह. हा रोग खूप टवटवीत आहे, वृद्ध आणि तरुण, पंचवीस वर्षांच्या लोकांना प्रभावित करतो. म्हणून, आवश्यक असल्यास, स्ट्रोक ओळखण्यास, पीडित व्यक्तीला जलद आणि सक्षम मदत प्रदान करण्यास सक्षम असणे आवश्यक आहे.
हेमोरेजिक स्ट्रोकसाठी आपत्कालीन काळजी B. S. Vilensky (1986) यांनी तयार केलेल्या तत्त्वांनुसार, न्यूरोलॉजिकल किंवा इंटेन्सिव्ह केअर युनिटमध्ये केले पाहिजे:
1. महत्वाच्या कार्यांचे सामान्यीकरण (रेनिमॅटोलॉजीचे सामान्य मुद्दे पहा).
2. रुग्णाला अंथरुणावर ठेवले पाहिजे उंचावलेले डोके टोक.
3. हेमोरेजिक स्ट्रोकसहम्हणजे हेमोस्टॅटिक्स आणि अँजिओप्रोटेक्टर्सचे गुणधर्म दाखवले आहेत. या उद्देशासाठी निवडलेले औषध डायसिनोन (समानार्थी शब्द: एटामसीलेट, सायक्लोनामाइड) आहे. इंट्राव्हेनस प्रशासनासह डायसिनोनचा हेमोस्टॅटिक प्रभाव 5-15 मिनिटांनंतर सुरू होतो. जास्तीत जास्त प्रभाव 1-2 तासांनंतर होतो, क्रिया 4-6 तास किंवा त्याहून अधिक काळ टिकते. 12.5% सोल्यूशनच्या 2-4 मिली मध्ये / मध्ये प्रविष्ट करा, नंतर दर 4-6 तासांनी, 2 मि.ली. पारंपारिक इन्फ्युजन सोल्यूशन्स (MD Mashkovsky, 1997) मध्ये जोडून ते ड्रिपद्वारे इंट्राव्हेनस पद्धतीने प्रशासित केले जाऊ शकते.
4. साठी रक्तदाब सामान्यीकरणआणीबाणीच्या टप्प्यावर, आपण डिबाझोल (2-4 मिली 1% सोल्यूशन), क्लोनिडाइन (0.01% सोल्यूशनचे 1 मिली), ड्रॉपरिडॉल (0.25% सोल्यूशनचे 2-4 मिली) इंट्राव्हेनस इंजेक्शन वापरू शकता. प्रभावाच्या अनुपस्थितीत, गॅंग्लिब्लॉकर्स सूचित केले जातात - पेंटामाइन (5% सोल्यूशनचे 1 मिली) किंवा बेंझोहेक्सोनियम (2.5% सोल्यूशनचे 1 मिली), परंतु या औषधांचा परिचय सावधगिरीने केला पाहिजे आणि रक्तदाबाचे सतत निरीक्षण केले पाहिजे.
5. तीक्ष्ण वाढ झाल्यामुळे फायब्रिनोलिसिससेरेब्रोस्पाइनल फ्लुइड पहिल्या 3-6 आठवड्यांमध्ये 20 ते 30 ग्रॅम / 24 तासांपर्यंत एप्सिलॉन-अमीनोकाप्रोइक ऍसिड दाखवते (एफ. ई. गोर्बाचेवा, ए. ए. स्कोरोमी, एन. एन. याख्नो, 1995).
6. सेरेब्रल एडेमापासून मुक्तताआणि इंट्राक्रॅनियल हायपरटेन्शन - ब्रेन एडिमेशन विषय पहा.
7. हायपरथर्मिक सिंड्रोमपासून आराम(जर काही); आक्षेपार्ह सिंड्रोम (असल्यास).
8. चेतनाच्या अनुपस्थितीत, निमोनियाच्या विकासास प्रतिबंध करण्यासाठी प्रतिबंधात्मक प्रतिजैविक निर्धारित केले जातात.
9. ट्रॉफिक गुंतागुंत (प्रेशर सोर्स) टाळण्याच्या उद्देशाने काळजी.
10. आतड्याच्या कार्यावर नियंत्रण.
11. लक्षणात्मक थेरपी.
नोंद. सूचीबद्ध क्रियाकलाप विशिष्ट परिस्थितीशी जुळवून घेतात.
स्ट्रोकसाठी प्रथमोपचार

स्ट्रोकसाठी प्रथमोपचार हा रोग झाल्यानंतर पहिल्या काही मिनिटांत सुरू होतो. हे मेंदूमध्ये अपरिवर्तनीय प्रक्रियांचा विकास टाळण्यास आणि मृत्यू टाळण्यास मदत करेल. हे ज्ञात आहे की स्ट्रोक नंतरचे तीन तास हा एक महत्त्वपूर्ण कालावधी असतो आणि त्याला उपचारात्मक विंडो म्हणतात. जर स्ट्रोकसाठी प्रथमोपचार योग्यरित्या आणि या 3 तासांच्या आत प्रदान केले गेले, तर रोगाचा अनुकूल परिणाम आणि शरीराची कार्ये सामान्य पुनर्संचयित होण्याची आशा आहे.
स्ट्रोकचे प्रकार:
- इस्केमिक स्ट्रोक एक सेरेब्रल इन्फेक्शन आहे. हे सर्व प्रकरणांपैकी 75% पेक्षा जास्त आहे.
- हेमोरेजिक स्ट्रोक - मेंदूमध्ये रक्तस्त्राव.
स्ट्रोक - लक्षणे आणि प्रथमोपचार
हेमोरेजिक स्ट्रोकची चिन्हे:
- तीव्र तीव्र डोकेदुखी.
- श्रवणशक्ती कमी होणे.
- उलट्या.
- अंगांचे अर्धांगवायू.
- विकृत अभिव्यक्ती.
- वाढलेली लाळ.
इस्केमिक स्ट्रोकची लक्षणे:
- हातपाय हळूहळू सुन्न होणे.
- शरीराच्या एका बाजूला हात किंवा पाय मध्ये अशक्तपणा.
- भाषण विकार.
- चेहर्याचा सुन्नपणा.
- डोकेदुखी.
- चक्कर येणे.
- समन्वय कमी होणे.
- दृष्टीदोष.
- जप्ती.
सर्व प्रथम, स्ट्रोकसाठी किंवा जेव्हा त्याची स्पष्ट लक्षणे दिसतात तेव्हा आपत्कालीन वैद्यकीय सेवेला बोलावले पाहिजे. हे लक्षात घ्यावे की कॉल करताना, रोगाच्या चिन्हे आणि रुग्णाच्या स्थितीचे तपशीलवार वर्णन करणे आवश्यक आहे.
स्ट्रोकसाठी आपत्कालीन काळजी
न्यूरोलॉजिकल टीमला कॉल केल्यानंतर, स्ट्रोकच्या पीडित व्यक्तीस प्रथमोपचार प्रदान करणे आवश्यक आहे.
हेमोरेजिक स्ट्रोक - प्रथमोपचार:
- रुग्णाला पलंगावर किंवा जमिनीवर ठेवा जेणेकरुन खांदे आणि डोके किंचित वर येतील (पृष्ठभागाच्या सुमारे 30%). जर रस्त्यावर स्ट्रोक आला असेल तर पीडिताला जास्त हलवू नये आणि त्याला घरी जाऊ न देणे महत्वाचे आहे;
- कपड्यांच्या सर्व पिळलेल्या वस्तू काढा किंवा बंद करा (कॉलर, टाय, बेल्ट);
- तोंडात कृत्रिम अवयव असल्यास, ते काढले पाहिजेत;
- ताजी हवा प्रवेश प्रदान करा;
- पीडितेचे डोके एका बाजूला किंचित झुकलेले असावे;
- जेव्हा उलट्या होतात तेव्हा तोंडी पोकळी कापसाचे किंवा इतर नैसर्गिक ऊतींनी पूर्णपणे स्वच्छ करा;
- डोक्यावर काहीतरी थंड ठेवा (पाण्याची बाटली किंवा गोठलेले उत्पादन). डोकेच्या त्या बाजूला कॉम्प्रेस लागू केला जातो, जो सुन्न किंवा अर्धांगवायू झालेल्या अंगांच्या विरुद्ध असतो;
- हात आणि पायांमध्ये रक्त परिसंचरण राखणे (ब्लँकेटने झाकणे, हीटिंग पॅड किंवा मोहरीचे प्लास्टर घाला);
- लाळेचे निरीक्षण करा, वेळेवर जास्त लाळेपासून तोंडी पोकळी स्वच्छ करा;
- पक्षाघात झाल्यास, कोणत्याही तेल-अल्कोहोल मिश्रणाने हातपाय घासून घ्या (तुम्हाला वनस्पती तेलाचे 2 भाग आणि अल्कोहोलचा 1 भाग मिसळणे आवश्यक आहे).
इस्केमिक स्ट्रोकसाठी प्रथमोपचार:

स्ट्रोकसाठी आपत्कालीन काळजी
स्ट्रोक हे मेंदू (सेरेब्रल) आणि पाठीचा कणा (पाठीचा कणा) मध्ये तीव्र रक्ताभिसरण विकार आहेत. मुख्य क्लिनिकल फॉर्म: I - क्षणिक विकार (a - क्षणिक इस्केमिक हल्ला, b - हायपरटेन्सिव्ह सेरेब्रल संकट); II - हेमोरेजिक स्ट्रोक (मेंदू किंवा रीढ़ की हड्डीमध्ये गैर-आघातजन्य रक्तस्त्राव); III - थ्रोम्बोसिस, एम्बोलिझम, स्टेनोसिस किंवा रक्तवाहिन्यांचे कॉम्प्रेशन, तसेच सामान्य हेमोडायनामिक्स (नॉन-थ्रॉम्बोटिक सॉफ्टनिंग) मध्ये घट सह इस्केमिक स्ट्रोक (मेंदूचे इन्फ्रक्शन).
सेरेब्रल स्ट्रोकच्या एम्बोलिक स्वरूपासह आणि शिरासंबंधी थ्रोम्बोसिससह, हेमोरेजिक सेरेब्रल इन्फेक्शन अनेकदा विकसित होते; IV - एकत्रित स्ट्रोक, जेव्हा एकाच वेळी मऊपणाचे क्षेत्र आणि रक्तस्रावाचे केंद्र असते.
क्षणिक सेरेब्रोव्हस्कुलर अपघात (TIMC) हा सेरेब्रल स्ट्रोक किंवा हायपरटेन्शन, सेरेब्रल वाहिन्यांचा एथेरोस्क्लेरोसिस आणि पॅथॉलॉजिकल बदललेल्या ग्रीवाच्या मणक्यांच्या या वाहिन्यांवरील परिणाम (वर्टेब्रोबेसिलर बेसिनमधील स्पॉन्डिलोजेनिक रक्ताभिसरण विकार) चे सर्वात सामान्य प्रकार आहे. या पर्यायामध्ये केवळ अशा निरीक्षणांचा समावेश आहे ज्यामध्ये सेरेब्रल आणि फोकल न्यूरोलॉजिकल लक्षणे 24 तासांनंतर अदृश्य होतात.
लक्षणे. ते सामान्य सेरेब्रल आणि फोकल विकारांद्वारे दर्शविले जातात. सेरेब्रल लक्षणांपैकी, डोकेदुखी, गैर-प्रणालीची चक्कर येणे, मळमळ, उलट्या, डोक्यात आवाज, चेतनेचा त्रास, सायकोमोटर आंदोलन आणि एपिलेप्टिफॉर्म दौरे शक्य आहेत. सेरेब्रल लक्षणे विशेषतः हायपरटेन्सिव्ह सेरेब्रल क्रायसिसची वैशिष्ट्यपूर्ण आहेत. हायपोटेन्सिव्ह संकटे कमी उच्चारित सेरेब्रल लक्षणांद्वारे दर्शविली जातात आणि कमी रक्तदाब आणि नाडी कमकुवत होण्याच्या पार्श्वभूमीवर दिसून येतात.
फोकल लक्षणे बहुतेक वेळा पॅरेस्थेसिया, बधीरपणा, चेहऱ्याच्या त्वचेच्या किंवा हातपायांच्या स्थानिक भागात मुंग्या येणे म्हणून प्रकट होतात. मोटर डिसऑर्डर सहसा हात किंवा फक्त बोटांपुरते मर्यादित असतात आणि खालच्या नक्कल स्नायूंचे पॅरेसिस, भाषण विकार, डिसार्थरिया दिसून येतात, अंगांवर खोल प्रतिक्षेप वाढतात, पॅथॉलॉजिकल चिन्हे दिसतात. स्टेनोसिस किंवा कॅरोटीड धमनीच्या अडथळ्यासह, क्षणिक क्रॉस केलेले ऑक्युलोपिरामिडल सिंड्रोम पॅथोग्नोमोनिक आहे: दृष्टी कमी होणे किंवा एका डोळ्यातील पूर्ण अंधत्व आणि डोळ्याच्या विरुद्ध हात आणि पाय कमजोर होणे. या प्रकरणात, कॅरोटीड धमन्यांचे स्पंदन बदलू शकते (एका बाजूला स्पंदन कमकुवत होणे किंवा गायब होणे), ऑस्कल्टेशन दरम्यान, सिस्टोलिक फुंकणारा आवाज ऐकू येतो. वर्टेब्रोबॅसिलर बेसिनमधील रक्ताभिसरण विकारांच्या बाबतीत, डोळ्यांसमोर काळे पडणे, चक्कर येणे, समन्वय विकार, नायस्टागमस, डिप्लोपिया, चेहऱ्यावर आणि जिभेवर कमजोरी संवेदनशीलता ही वैशिष्ट्यपूर्ण आहेत. मोठ्या रेडिक्युलोमेड्युलरी धमन्यांमध्ये क्षणिक व्यत्यय मायलोजेनिक अधूनमधून क्लॉडिकेशनद्वारे प्रकट होतो (जेव्हा चालणे किंवा शारीरिक श्रम, खालच्या अंगाची कमकुवतपणा, पॅरेस्थेसिया, पेल्विक अवयवांच्या कार्याचे क्षणिक विकार दिसतात, जे थोड्या विश्रांतीनंतर स्वतःच अदृश्य होतात. ).
निदान. रुग्णाची तपासणी करताना, वास्तविक सेरेब्रोव्हस्कुलर अपघात क्षणिक किंवा सतत असेल हे निश्चित करणे त्वरित अशक्य आहे. याचा निष्कर्ष एका दिवसातच काढता येतो.
तातडीची काळजी. रुग्णाला संपूर्ण शारीरिक आणि मानसिक-भावनिक विश्रांती प्रदान करणे आवश्यक आहे. PNMK च्या पॅथोजेनेटिक यंत्रणेतील फरक देखील विविध उपचारात्मक उपाय निर्धारित करतो. एथेरोस्क्लेरोटिक सेरेब्रोव्हस्कुलर अपुरेपणामध्ये, कार्डियोटोनिक वापरले जातात (कॉर्टिकोच्या 0.06% सोल्यूशनचे 1 मिली किंवा स्ट्रोफॅन्थिनचे 0.025% द्रावण, ग्लुसेफेन 1% 0.025% द्रावण, ग्लुसेफेन 1% द्रावण द्रावणात दिले जाते. , 2 मिली त्वचेखालील, इंट्रामस्क्युलरली किंवा इंट्राव्हेनसली हळूहळू, 1 मिली कॉर्डियामाइन त्वचेखालीलपणे, व्हॅसोप्रेसर (रक्तदाबात तीव्र घट सह, मेझॅटॉनच्या 1% द्रावणातील 1 मिली त्वचेखालील किंवा इंट्रामस्क्युलरली प्रशासित केले जाते, sod10% द्रावणाचे 1 मिली. कॅफीन बेंझोएट त्वचेखालील) सेरेब्रल रक्तप्रवाह सुधारण्यासाठी (युफिलिनच्या 2.4% द्रावणाचे 10 मि.ली. इंट्राव्हेनस 10 मि.ली. सलाईनसह हळूहळू, 4 मि.ली. 2% पॅपावेरीन द्रावण शिरेद्वारे, 5 मि.ली. 2% ट्रेंटल द्रावण सलाईनसह ड्रॉपरमध्ये किंवा 5% ग्लुकोज) तयारी. शामक औषधे लिहून दिली आहेत (ब्रोमोकॅम्फर 0.25 ग्रॅम दिवसातून 2 वेळा, मदरवॉर्ट टिंचर 30 थेंब दिवसातून 2 वेळा) आणि डोकेदुखी, चक्कर येणे, मळमळ, उलट्या, हिचकी इत्यादीपासून मुक्त होण्याच्या उद्देशाने विविध लक्षणात्मक उपाय.
हॉस्पिटलायझेशन. न्यूरोलॉजिकल किंवा स्पेशलाइज्ड न्यूरोसर्जिकल हॉस्पिटलमध्ये (एंजिओन्युरोसर्जिकल विभाग).
रक्तस्रावी स्ट्रोक.
रक्तस्राव दोन पद्धतींद्वारे विकसित होतो: डायपेडिसिसच्या प्रकारामुळे आणि रक्तवाहिनी फुटल्यामुळे. डायपेडेटिक रक्तस्राव हा हायपरटेन्सिव्ह क्रायसिस, व्हॅस्क्युलायटिस, ल्युकेमिया, हिमोफिलिया, तीव्र कोगुलोपॅथिक सिंड्रोम, यूरेमियासह होतो. रक्तवाहिनी फुटल्यामुळे रक्तस्त्राव धमनी उच्च रक्तदाब आणि रक्तवहिन्यासंबंधी भिंतीच्या स्थानिक दोषांसह होतो (एथेरोस्क्लेरोटिक प्लेक, एन्युरिझम इ.). इंट्रासेरेब्रल हेमॅटोमा बहुतेकदा बेसल गॅंग्लिया आणि अंतर्गत कॅप्सूलच्या प्रदेशात स्थानिकीकरण केले जाते. कमी सामान्यतः, सेरेबेलम आणि ब्रेनस्टेममध्ये प्राथमिक हेमेटोमा तयार होतो.
लक्षणे. कोणत्याही स्थानिकीकरणाच्या हेमोरेजिक स्ट्रोकसाठी, सेरेब्रल लक्षणे वैशिष्ट्यपूर्ण आहेत: तीव्र डोकेदुखी, मळमळ आणि उलट्या, ब्रॅडीकार्डिया आणि चेतना जलद उदासीनता. फोकल लक्षणे हेमोरेजच्या स्थानावर अवलंबून असतात. बहुतेकदा, हेमोरेजिक स्ट्रोक मध्यमवयीन आणि वृद्ध लोकांमध्ये विकसित होतो, तो दिवसाच्या कोणत्याही वेळी अचानक होतो. रुग्ण पडतो, चेतना गमावतो, उलट्या दिसतात. तपासणी केल्यावर, चेहरा जांभळा आहे, श्वासोच्छ्वास घोरणे आहे (स्टरटोरस), मूत्रमार्गात असंयम. रक्तदाब अनेकदा वाढतो. मेंदूच्या अंतर्गत कॅप्सूलमधील जखमांचे प्राबल्य लक्षात घेता, हेमिप्लेजिया, हेमिहायपेस्थेसिया देखील रुग्णाच्या बेशुद्ध अवस्थेत आढळू शकते. सबराच्नॉइड स्पेसमध्ये रक्ताच्या प्रवेशाच्या बाबतीत, मेनिन्जियल लक्षणे सामील होतात. मेंदूच्या वेंट्रिकल्समध्ये रक्ताच्या प्रवेशासह, हार्मोनिक आकुंचन विकसित होते, चेतनेचे विकार एटोनिक कोमामध्ये खोलवर जातात, विद्यार्थी पसरतात, शरीराचे तापमान वाढते, श्वसनाचे विकार, टाकीकार्डिया वाढते आणि काही तासांत मृत्यू होऊ शकतो. सबराक्नोइड रक्तस्राव सहसा अचानक विकसित होतो (धमनी फुटणे), शारीरिक श्रमासह: तीव्र डोकेदुखी उद्भवते, कधीकधी मणक्याच्या बाजूने पसरते, त्यानंतर मळमळ, उलट्या, सायकोमोटर आंदोलन, घाम येणे, डोळ्यांची लक्षणे, चेतना उदासीन होते.
निदान. वैशिष्ट्यपूर्ण क्लिनिकल लक्षणे आणि CSF अभ्यास डेटावर आधारित.
तातडीची काळजी. हेमोरेजिक स्ट्रोकसह, खालील गोष्टी आवश्यक आहेत: कठोर अंथरुणावर विश्रांती, रक्तस्त्राव थांबवणे, रक्तदाब सामान्य करणे, इंट्राक्रॅनियल प्रेशर कमी करणे, मेंदूच्या सूज आणि सूज यांचा सामना करणे, तीव्र श्वसन विकार दूर करणे, हृदय व रक्तवाहिन्यासंबंधी विकार आणि सायकोमोटर आंदोलनाचा सामना करणे.
सेरेब्रल स्ट्रोक सुरू झाल्यानंतर रुग्णाला न्यूरोलॉजिकल हॉस्पिटलमध्ये नेणे शक्य तितक्या लवकर सर्व खबरदारीसह केले जाते: रुग्णाला स्ट्रेचर आणि बेडवर काळजीपूर्वक ठेवणे, वाहून नेताना क्षैतिज स्थिती राखणे, थरथरणे टाळणे इ. वाहतूक करताना, रुग्णाला हेमोस्टॅटिक एजंट्स (विकासोल, डायसिनोन, कॅल्शियम ग्लुकोनेट) इंजेक्शन दिले जातात, रक्ताभिसरण कमी करण्यासाठी जांघांवर शिरासंबंधी टॉर्निकेट लावले जाते. धोक्याच्या श्वासोच्छवासाच्या विफलतेच्या बाबतीत, IVP वरून वाहतूक, ऑक्सिजन इनहेलेशनचा सल्ला दिला जातो. सुरुवातीच्या टप्प्यात, हेपरिनच्या 2000 IU सह एप्सिलॉन-अमीनोकाप्रोइक ऍसिड (5% सोल्यूशनचे 100 मिली इंट्राव्हेनस ड्रिप) दर्शविले जाते. इंट्राक्रॅनियल प्रेशर कमी करण्यासाठी, सक्रिय डीहायड्रेशन थेरपी केली जाते: 1% सोल्यूशन (40-60 मिलीग्राम) i / m, मॅनिटोल किंवा मॅनिटोल (15% सोल्यूशन i / v ठिबकचे 200-400 मिली) लॅसिक्स 4-6 मिली. . मेंदूच्या ऊतींचे "चयापचय संरक्षण" आणि अँटिऑक्सिडंट्स (सोडियम ऑक्सिब्युटायरेट 10 मिली 20% द्रावण हळूहळू अंतःशिरा - 1-2 मिली प्रति मिनिट; पिरासिटाम 5 मिली 20% सोल्यूशन IV; टोकोफेरॉल एसीटेट) वापरणे शक्य तितक्या लवकर न्याय्य आहे. 1 मिली 10-30% द्रावण इंट्रामस्क्युलरली, एस्कॉर्बिक ऍसिड 2 मिली 5% द्रावणात / मध्ये किंवा / मी. फायब्रिनोलिसिस आणि प्रोटीओलाइटिक एन्झाईम्सचे अवरोधक देखील सुरुवातीच्या टप्प्यात प्रशासित केले जातात: ट्रॅसिलोल (कॉन्ट्रीकल) 10,000-20,000 मध्ये ठिबक
हे लक्षात ठेवले पाहिजे की तरुण लोकांमध्ये उत्स्फूर्त सबराक्नोइड रक्तस्रावाचा विकास अधिक वेळा धमनी एन्युरिझमच्या फाटण्यामुळे होतो.
हॉस्पिटलायझेशन. न्यूरोसर्जिकल हॉस्पिटलमध्ये तातडीने.
इस्केमिक स्ट्रोक.
इस्केमिक स्ट्रोकसाठी कारणीभूत मुख्य एटिओलॉजिकल घटकांचे तीन गट वेगळे केले जाऊ शकतात: रक्तवाहिन्यांच्या भिंतींमधील बदल (एथेरोस्क्लेरोसिस, व्हॅस्क्युलायटिस), एम्बोलिक जखम आणि हेमेटोलॉजिकल बदल (एरिथ्रोसाइटोसिस, थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिया, हायपरकोगुलेबिलिटी इ.).
लक्षणे. रुग्णांना हळूहळू डोकेदुखी, चक्कर येणे, सुन्नपणा आणि अंगात अशक्तपणा विकसित होतो. हा रोग सामान्यतः कोरोनरी हृदयरोगाच्या पार्श्वभूमीवर आणि एथेरोस्क्लेरोसिस, मधुमेह मेल्तिसच्या इतर चिन्हे विरूद्ध विकसित होतो. तरुण वयात, इस्केमिक स्ट्रोक बहुतेकदा व्हॅस्क्युलायटिस किंवा रक्त रोगाचा परिणाम असतो. फोकल लक्षणे रोगाच्या क्लिनिकल चित्राच्या समोर येतात; सेरेब्रल लक्षणे थोड्या वेळाने विकसित होतात आणि हेमोरेजिक स्ट्रोकच्या तुलनेत कमी उच्चारतात. अशा रुग्णांचा चेहरा सामान्यतः फिकट गुलाबी असतो, रक्तदाब सामान्य किंवा उंचावलेला असतो. सेरेब्रल वाहिन्यांच्या एम्बोलिझमसह, हा रोग क्लिनिकल चित्रात हेमोरेजिक स्ट्रोक सारखा दिसतो, अंगाच्या अर्धांगवायूच्या विकासापूर्वी अल्प-मुदतीचे क्लोनिक आक्षेप हे वैशिष्ट्यपूर्ण आहे, चेतनेची उदासीनता (अपोप्लेक्सी) वेगाने वाढत आहे.
तातडीची काळजी. मूलभूत तत्त्वे: थ्रोम्बसची निर्मिती आणि ताज्या थ्रोम्बीचे लिसिस, इस्केमिया आणि पेरिफोकल सेरेब्रल एडेमाच्या क्षेत्राची मर्यादा, हृदय व रक्तवाहिन्यासंबंधी प्रणालीच्या कार्यामध्ये सुधारणा, सामान्य रक्तदाब असलेल्या हेपरिनच्या 20,000 युनिट्सपर्यंत तीव्र श्वसन विकार दूर करणे). अँटीकोआगुलंट्स, अँटीप्लेटलेट एजंट्स, व्हॅसोडिलेटर (पेंटॉक्सिफेलिनच्या 2% सोल्यूशनच्या 5 मिली, इंट्राव्हेनस ट्रेंटल) सोबत प्रशासित केले पाहिजे, रिओपोलिग्लुसिनसह हेमोडायल्युशन (20-40 थेंब / मिनिट दराने इंट्राव्हेनस 400 मिली). या काळात सेरेब्रल रक्ताभिसरणाच्या बिघडलेल्या ऑटोरेग्युलेशनमुळे आणि ब्लड प्रेशरच्या पातळीवर सेरेब्रल रक्तप्रवाहाच्या अवलंबित्वामुळे रक्तदाब वाढण्याच्या संकटामुळे ते "कार्यरत" पातळीवर कमी केले जावे. डायपायरिडामोल (क्युरेन्टाइल, पर्सांथिन - 05% द्रावणात / मध्ये किंवा / मीटरमध्ये 2 मि.ली.), ट्रेंटल (0.1 ग्रॅम - 2% द्रावणातील 250 मिली सलाईन किंवा 5% ड्रिपमध्ये 0.1 ग्रॅम - 5 मिली) वापरून सुधारित केले जाते. द्रावण ग्लुकोज), कॅविंटन (2-4 मि.ली. 05% द्रावण 300 मि.ली. फिजियोलॉजिकल सलाईन इंट्राव्हेन्सली).
गंभीर सेरेब्रल एडेमा, सेरेब्रल एम्बोलिझम आणि हेमोरेजिक इन्फ्रक्शन असलेल्या इस्केमिक स्ट्रोकमध्ये, ऑस्मोडायरेटिक्सचा अधिक सक्रिय वापर आवश्यक आहे. सायकोमोटर आंदोलनासह, सेडक्सेन (05% सोल्यूशनचे 2-4 मि.ली. / मी मध्ये), हॅलोपेरिडॉल (05% सोल्यूशनचे 0.1-1.0 मि.ली. / मी मध्ये) किंवा सोडियम हायड्रॉक्सीब्युटरेट (20% सोल्यूशनचे 5 मि.ली. / मी किंवा / व्ही).
हृदयाच्या आकुंचनांची लय आणि शक्ती यांचे उल्लंघन ही एक पार्श्वभूमी असू शकते ज्याच्या विरूद्ध स्ट्रोक विकसित झाला आहे (बहुतेकदा एम्बोलिझम म्हणून), आणि हृदयाच्या मध्यवर्ती नियमन बिघडल्याचा परिणाम. पहिल्या प्रकरणात, सेरेब्रोव्हस्कुलर अपघाताशिवाय कार्डियाक ऍरिथमियास सारख्या तत्त्वांनुसार तातडीचे उपाय केले जातात. या प्रकरणात, बीटा-ब्लॉकर्सचे मोठे डोस, विशेषत: अॅनाप्रिलीन आणि गंभीर धमनी हायपोटेन्शन टाळणे इष्ट आहे. मायोकार्डियल इस्केमियासह, योग्य सहाय्याची संपूर्ण रक्कम प्रदान केली जाते, जे नियम म्हणून, सेरेब्रल इस्केमियासाठी देखील उपयुक्त आहे. शक्य असल्यास, सेरेब्रल वाहिन्यांच्या तीव्र विस्तारास कारणीभूत घटक, विशेषतः नायट्रोग्लिसरीन टाळले पाहिजेत. उच्च रक्तदाबाच्या पार्श्वभूमीवर, यामुळे सेरेब्रल एडेमा वाढू शकतो आणि इस्केमियाच्या सतत फोकसचा उदय होऊ शकतो.
हॉस्पिटलायझेशन. सर्व सेरेब्रल स्ट्रोकसाठी, अतिदक्षता विभाग किंवा न्यूरोलॉजिकल विभागात (विशेष न्यूरोव्हस्कुलर विभाग) रूग्णांना हॉस्पिटलायझेशन सूचित केले जाते. अपवाद म्हणजे महत्वाच्या कार्यांचे गंभीर उल्लंघन आणि दुःखाच्या स्थितीत, जेव्हा वाहतूक स्वतःच धोकादायक असते. मेंदूच्या स्टेमच्या लहान-फोकल जखमांसाठी श्वसन पुनरुत्थान पुरेसे प्रभावी आहे.
लोकप्रिय समजुतीच्या विरुद्ध, स्ट्रोक हा आजार नाही. होय, असे निदान अस्तित्त्वात आहे आणि केले जात आहे, परंतु अधिकाधिक तज्ञ स्ट्रोकला एक स्वतंत्र रोग मानणे थांबवतात, त्याला अनेक संवहनी रोगांची गुंतागुंत म्हणतात. वारंवारतेच्या बाबतीत, हे पॅथॉलॉजी मृत्यूच्या सर्व कारणांमध्ये दुसऱ्या क्रमांकावर आहे. म्हणूनच त्याची लक्षणे आणि निदान पद्धतींचे ज्ञान (रुग्णालयापूर्वीच्या अवस्थेसह) संपूर्ण समाज आणि व्यक्ती दोघांच्याही आरोग्याच्या स्थितीवर गंभीरपणे परिणाम करू शकते.
आम्ही वाचण्याची शिफारस करतो:स्ट्रोकचे प्रकार
तज्ज्ञ स्ट्रोकच्या दोन मुख्य प्रकारांमध्ये त्याच्या मुख्य कारणानुसार फरक करतात:
- इस्केमिक स्ट्रोक, विविध विकारांच्या परिणामी उद्भवणारे मेंदूच्या भागात रक्त पुरवठ्यात तीव्र बिघाड होतो;
- रक्तस्रावी स्ट्रोक, जे विविध कॅलिबर्सच्या वाहिन्यांमधून रक्त बाहेर टाकण्याचा संदर्भ देते; या प्रकरणात, मेंदूतील पॅथॉलॉजिकल बदल विकसनशील आणि वाढत्या हेमॅटोमामुळे होतात जे मेंदूच्या संरचनांना संकुचित करते.

इस्केमिक स्ट्रोकचे एक वेगळे वर्गीकरण आहे, जे त्याच्या विकासाकडे नेणारे बहुतेक रोग विचारात घेते. हे केवळ तज्ञांसाठी मनोरंजक आहे, परंतु हे सर्वात गंभीर पॅथॉलॉजी कोणत्या प्रकरणांमध्ये विकसित होऊ शकते हे समजून घेणे आपल्यासाठी महत्त्वाचे आहे.
स्ट्रोकची कारणे
स्ट्रोक ही एक गुंतागुंत मानली जात असल्याने, त्याचे एकच कारण स्पष्टपणे स्थापित केले जाऊ शकत नाही. येथे आम्ही जोखीम घटकांबद्दल अधिक बोलत आहोत जे या पॅथॉलॉजीची शक्यता वाढवतात आणि दोन गटांमध्ये विभागलेले आहेत:
- बदलण्यायोग्य आणि
- न बदलता येणारा.
पहिल्यामध्ये अनेक रोगांचा समावेश आहे ज्यामुळे रक्तवहिन्यासंबंधी भिंतीचे नुकसान होते किंवा रक्त परिसंचरण वेगळ्या प्रकारे बिघडते:
- धमनी
- हृदयरोग;
- चंचल
- भूतकाळात हस्तांतरित;
- चरबी चयापचय विकार (डिस्लिपोप्रोटीनेमिया);
- मेंदूला पोसणाऱ्या कॅरोटीड धमन्यांचे नुकसान करणारे रोग.
सुधारण्यायोग्य जोखीम घटकांमध्ये जीवनशैली वैशिष्ट्ये समाविष्ट आहेत:
- धूम्रपान
- शरीराचे जास्त वजन;
- संतृप्त चरबीचे प्राबल्य असलेले कुपोषण, वनस्पती तंतूंचा अभाव;
- दारूचा गैरवापर;
- शारीरिक हालचालींचा अभाव किंवा तीव्र अभाव;
- वापर
- रक्तातील टेस्टोस्टेरॉनची पातळी कमी होणे;
- तीव्र आणि जुनाट.

न बदलता येणारे घटक- ही अशी गोष्ट आहे जी कोणत्याही पद्धतींनी बदलली जाऊ शकत नाही: लिंग, वय, अनुवांशिक पूर्वस्थिती.
TO सशर्त न बदलता येणारे घटकक्रॉनिक हार्ट फेल्युअरचे श्रेय दिले जाऊ शकते, ज्याची भरपाई काही मर्यादेपर्यंत केली जाऊ शकते, परंतु बरा करणे पूर्णपणे अशक्य आहे.
वर वर्णन केलेले घटक प्रामुख्याने इस्केमिक स्ट्रोकशी संबंधित आहेत, जे हेमोरेजिक स्ट्रोकपेक्षा बरेच सामान्य आहे. नंतरच्या विकासामुळे:
- धमनी उच्च रक्तदाब;
- मेंदूला पुरवठा करणाऱ्या रक्तवाहिन्यांचे कोणतेही पॅथॉलॉजी;
- अँटीकोआगुलंट्स, अँटीप्लेटलेट एजंट्स, थ्रोम्बोलाइटिक्स घेण्याच्या प्रभावाखाली किंवा थ्रोम्बस फॉर्मेशन सिस्टमच्या पॅथॉलॉजीमुळे रक्त गोठण्याच्या कार्याचे उल्लंघन;
- विविध प्रकारचे सायकोस्टिम्युलंट्स घेणे - अॅम्फेटामाइन्स, कोकेन इ.;
- दारूचा गैरवापर.
स्ट्रोक ट्रिगर करू शकतात अशा परिस्थिती
सामान्य कल्याणाच्या पार्श्वभूमीवर गुंतागुंतांचा विकास देखील शक्य आहे, तथापि, बहुतेकदा अशा परिस्थितीत भरपाई यंत्रणेचे अपयश उद्भवते जेव्हा जहाजांवर भार विशिष्ट गंभीर पातळीपेक्षा जास्त असतो. अशा परिस्थिती दैनंदिन जीवनाशी संबंधित असू शकतात, विविध रोगांच्या उपस्थितीसह, बाह्य परिस्थितींसह:
- पडलेल्या स्थितीतून उभ्या स्थितीत एक तीव्र संक्रमण (कधीकधी बसलेल्या स्थितीत जाणे पुरेसे आहे);
- दाट अन्न;
- गरम आंघोळ;
- गरम हंगाम;
- शारीरिक आणि मानसिक ताण वाढला;
- ह्रदयाचा अतालता;
- रक्तदाबात तीव्र घट (बहुतेकदा औषधांच्या प्रभावाखाली).
स्ट्रोक लक्षणे
निदानाच्या दृष्टीने, स्ट्रोक हे डॉक्टरांसाठीही एक कठीण काम आहे. ट्रायजेमिनल नर्व्हची नेहमीची जळजळ, जी चेहऱ्याच्या स्नायूंना अंतर्भूत करते, ज्यामुळे काही लक्षणे दिसू लागतात जी स्ट्रोकची वैशिष्ट्ये देखील असतात. जर या क्षणी एखाद्या व्यक्तीमध्ये देखील वाढ झाली असेल तर त्रुटीची संभाव्यता लक्षणीय वाढते. 
तथापि, स्ट्रोक हा एक आजार आहे ज्यामध्ये त्याची घटना चुकण्यापेक्षा सर्वात वाईट समजणे डॉक्टरांसाठी चांगले आहे. म्हणून, सर्व प्रकरणांमध्ये याचा संशय असावा जेव्हा:
- हात, पायात अचानक अशक्तपणा, सुन्नपणा, "हंसबंप" आहेत, विशेषत: जर लक्षणे शरीराच्या अर्ध्या भागातच दिसून येतात;
- चेहर्यावरील विषमता दिसून येते;
- दृष्टी कमी होते किंवा अदृश्य होते, व्हिज्युअल आर्टिफॅक्ट्स दिसतात जे आधी नव्हते (दृष्टीच्या क्षेत्राचा काही भाग नष्ट होणे, "माशी");
- भाषण खराब होते, विसंगत होते, अर्थहीन होते;
- कोणत्याही स्पष्ट कारणाशिवाय, तीव्र डोकेदुखी दिसून येते, विशेषत: जर त्याची सुरुवात "हिट" च्या स्वरूपाची असेल;
- चेतना पूर्णपणे बंद होईपर्यंत, जेव्हा रुग्ण थोडा विलंबाने बाह्य उत्तेजनांवर प्रतिक्रिया देतो तेव्हा सौम्य स्तब्धतेमुळे चेतना विचलित होते - कोमा.
स्ट्रोकचे प्री-हॉस्पिटल निदान सुलभ करण्यासाठी, ब्रिटिश डॉक्टरांच्या गटाने 1998 मध्ये FAST कॉम्प्लेक्स विकसित केले. ही साध्या हाताळणीची मालिका आहे, ज्याच्या मदतीने आपण बहुतेक प्रकरणांमध्ये या पॅथॉलॉजीचा संशय घेऊ शकता.
या कॉम्प्लेक्सचे सार खालीलप्रमाणे आहे:
- F-चेहरा किंवा चेहरा. या घटकामध्ये चेहऱ्याची सममिती निश्चित करणे आणि चेहऱ्याच्या स्नायूंचे पॅरेसिस ओळखणे समाविष्ट आहे. समस्या ओळखण्यासाठी, रुग्णाला ऑफर केले जाते:
- दात दाखवा. स्ट्रोकसह, तोंडाचा आकार टेनिस रॅकेटसारखा दिसतो - ओठांचा एक अर्धा बाजूला सरकतो, तर दुसरा बंद राहतो.
- स्मित स्ट्रोकसह, चेहऱ्याच्या एका बाजूला चेहर्यावरील स्नायूंच्या कामाची कमतरता असते.
- तुमचे गाल फुगवा. स्ट्रोकसह, एक गाल त्याचा टोन टिकवून ठेवतो, तर दुसरा फुगवत नाही (डॉक्टर "सेल्स" शब्दावरून "पाल" म्हणतात).
- अ-हात किंवा हात. मोटर आणि संवेदी विकार शोधण्यासाठी हा घटक आवश्यक आहे. पॅथॉलॉजी शोधण्यासाठी, रुग्णाला अनेक चाचण्या दिल्या जातात:
- पडलेला रुग्ण दोन्ही हात 45 ° च्या कोनात (बसलेला - 90 ° च्या कोनात) वर करतो. स्ट्रोकमुळे, एक हात मागे पडतो किंवा अजिबात उठत नाही.
- डॉक्टर रुग्णाचे दोन्ही हात त्याच्या डोक्याच्या वर उचलतात, त्यांना त्याच्या तळव्याने जोडतात, या स्थितीत 5 सेकंद धरतात आणि नंतर सोडतात. एक हात हळूहळू खाली केला जातो.
- प्रसूत होणारी सूतिका रुग्णाचे दोन्ही पाय नितंब आणि गुडघ्याच्या सांध्यामध्ये ९०° च्या कोनात वाकवले जातात. स्ट्रोकसह, एखादी व्यक्ती या स्थितीत एक पाय धरू शकत नाही.
- रुग्ण तर्जनी आणि अंगठ्यातून अंगठी तयार करतो (ओके चिन्हाप्रमाणे). डॉक्टर अंगठीमध्ये आपली तर्जनी घालतो आणि जास्त ताकद न लावता तो तोडण्याचा प्रयत्न करतो. यशस्वी झाल्यास, स्ट्रोकचा संशय आहे.
- रुग्णाने डॉक्टरांचे हात दोन्ही हातांनी पिळून घ्यावेत. या प्रकरणात, कम्प्रेशनच्या शक्तीतील फरक, स्ट्रोकमध्ये अपरिहार्य, प्रकट होतो.
- एस-भाषण किंवा भाषण. आपल्याला स्पीच फंक्शन्सचे उल्लंघन तसेच एखाद्या व्यक्तीची जागा, वेळ आणि त्याच्या व्यक्तिमत्त्वात नेव्हिगेट करण्याची क्षमता ओळखण्यास अनुमती देते. या घटकाच्या ओळखीची सुरूवात ही नातेवाईकांचे सर्वेक्षण आहे जे उल्लंघनाच्या घटनेची नोंद घेऊ शकतात. डॉक्टर पुढे जातात:
- तुझं नाव काय आहे? तुमचे वय किती आहे? - जर रुग्ण स्वतःकडे लक्ष देत नसेल तर तो या प्रश्नांची उत्तरे देऊ शकत नाही.
- तुम्ही कुठे आहात? आज कोणती तारीख, दिवस, महिना, वर्ष आहे? - स्ट्रोकचा रुग्ण स्थळ, काळ, जागा यावरून दिशाहीन होऊ शकतो आणि बरोबर उत्तर देऊ शकणार नाही.
- उत्तरे प्राप्त करताना, डॉक्टर उत्तरासह विलंब वेळ आणि भाषणाच्या सुगमतेकडे लक्ष देतात.
- ट -वेळ किंवा वेळ. हा डायग्नोस्टिक्सचा घटक नाही तर वैद्यकीय सेवेचा एक महत्त्वाचा टप्पा आहे. एक तथाकथित "उपचारात्मक विंडो" आहे - स्ट्रोकची पहिली लक्षणे दिसल्यापासून 6 तासांनी. हा कालावधी विचारात घेतला पाहिजे, कारण या वेळी अशा उपचारात्मक उपाय करणे शक्य आहे जे रोग पूर्णपणे काढून टाकू शकतात.

निदान
जरी FAST कॉम्प्लेक्समुळे बर्यापैकी उच्च निश्चिततेसह स्ट्रोकचे निदान स्थापित करणे शक्य होते (80-90%), शेवटी या वस्तुस्थितीची पुष्टी करण्यासाठी उपाययोजनांची संपूर्ण श्रेणी आवश्यक आहे. प्रयोगशाळा आणि इंस्ट्रूमेंटल अभ्यास आयोजित केल्याने आपल्याला पुढील उपचारांची युक्ती निर्धारित करण्याची आणि रोगाच्या परिणामांबद्दल पूर्वनिदान करण्याची परवानगी मिळते.
सर्वेक्षणाची सुरुवात रुग्ण किंवा त्याच्या नातेवाईकांच्या सर्वेक्षणाने होते. डॉक्टर स्ट्रोकच्या प्रारंभाच्या क्षणी लक्ष देतो, लक्षणांच्या विकासाची गतिशीलता प्रकट करतो. स्ट्रोक होऊ शकणार्या सहवर्ती रोगांबद्दल सर्व शोधणे, तसेच त्याच्या पूर्वस्थितीबद्दल जाणून घेणे खूप महत्वाचे आहे.
दुसऱ्या टप्प्यावर, नियमित विश्लेषणे आणि अभ्यास केले जातात:

तिसऱ्या टप्प्यावर, इंस्ट्रूमेंटल डायग्नोस्टिक्स चालते. संगणकीय आणि चुंबकीय अनुनाद इमेजिंगचा वापर स्ट्रोकची वस्तुस्थिती शोधण्यासाठी, त्याचे स्वरूप स्पष्ट करण्यासाठी (इस्केमिक किंवा रक्तस्रावी), प्रभावित क्षेत्र आणि तत्सम लक्षणांसह इतर रोग वगळण्यासाठी केला जातो. कधीकधी या पद्धतींना अँजिओग्राफीसह पूरक केले जाते, ज्यामुळे नेक्रोसिस आणि समीपच्या ऊतींच्या क्षेत्रातील वाहिन्यांच्या स्थितीचे दृश्यमान करणे शक्य होते.
डॉपलर अल्ट्रासाऊंड आपल्याला मेंदूच्या वाहिन्या कोणत्या स्थितीत आहेत हे शोधण्यासाठी, त्यांच्या अरुंद होण्याच्या आणि इंट्राक्रॅनियल संरचनांना रक्तपुरवठा बिघडण्याच्या डिग्रीचे मूल्यांकन करण्यास देखील अनुमती देते.
इतर निदान पद्धती डॉक्टरांना मदत करण्यासाठी थोडासा डेटा देतात, त्यामुळे ते सहसा वापरले जात नाहीत.
 सेरेब्रल इस्केमिया (कुपोषण) चे हे सर्वात कपटी प्रकार आहे. त्याचा धोका असा आहे की स्ट्रोकची लक्षणे त्वरीत उद्भवतात आणि तितक्याच लवकर (एक तासाच्या आत) अदृश्य होतात. जास्त उच्चार नसल्यामुळे, ते बर्याचदा रुग्णाच्या लक्ष वेधून घेतात आणि त्याला सावध करत नाहीत. पण हिप्पोक्रेट्सनेही लिहिले: "सुन्नपणा आणि भूल देण्याचे असामान्य हल्ले हे येऊ घातलेल्या अपोलेक्सीची चिन्हे आहेत"(अपोप्लेक्सीला स्ट्रोकचे सर्व प्रकार म्हटले जायचे).
सेरेब्रल इस्केमिया (कुपोषण) चे हे सर्वात कपटी प्रकार आहे. त्याचा धोका असा आहे की स्ट्रोकची लक्षणे त्वरीत उद्भवतात आणि तितक्याच लवकर (एक तासाच्या आत) अदृश्य होतात. जास्त उच्चार नसल्यामुळे, ते बर्याचदा रुग्णाच्या लक्ष वेधून घेतात आणि त्याला सावध करत नाहीत. पण हिप्पोक्रेट्सनेही लिहिले: "सुन्नपणा आणि भूल देण्याचे असामान्य हल्ले हे येऊ घातलेल्या अपोलेक्सीची चिन्हे आहेत"(अपोप्लेक्सीला स्ट्रोकचे सर्व प्रकार म्हटले जायचे).
क्षणिक इस्केमिक हल्ला दिसते तितका निरुपद्रवी नाही. संशोधकांच्या मते, अर्ध्या तासाच्या आत इस्केमियाच्या उपस्थितीत, एक तृतीयांश रुग्णांमध्ये आधीच मेंदूच्या ऊतीमध्ये सेंद्रिय बदल होतात. म्हणूनच जेव्हा स्ट्रोकची थोडीशी चिन्हे दिसतात (जरी ती काही मिनिटांनंतर अदृश्य झाली तरीही), आपण मेंदूतील रक्ताभिसरण विकारांचे निदान आणि प्रतिबंध करण्यासाठी ताबडतोब डॉक्टरांचा सल्ला घ्यावा.
स्ट्रोक उपचार

स्ट्रोक ही एक अत्यंत गंभीर गुंतागुंत आहे, आणि म्हणून त्याचे उपचार शक्य तितक्या लवकर सुरू केले पाहिजेत. तथापि, ड्रग थेरपी नेहमी पहिल्या मिनिटांत लागू केली जाऊ नये, कारण अनेकदा औषधे लिहून देण्याची घाई रोगाचे निदान बिघडवते.
मुख्य नियम म्हणजे रुग्णवाहिका कॉल करणे, आवश्यक असल्यास प्रथमोपचार प्रदान करणे आणि रुग्णाला रुग्णालयात पाठवणे, जिथे त्याला उपचारात्मक उपायांची संपूर्ण श्रेणी दिली जाईल:
- ऑक्सिजनचा पुरेसा पुरवठा;
- श्वसन कार्यांचे नियंत्रण;
- सेरेब्रल एडेमाची तीव्रता कमी होणे;
- संभाव्य ताप दूर करणे;
- विस्कळीत चयापचय मापदंडांची दुरुस्ती;
- लक्षणात्मक उपचार.
याव्यतिरिक्त, विशेषज्ञ विशिष्ट उपचार लिहून देऊ शकतात:
- थ्रोम्बोलिसिस (मेंदूच्या वाहिन्यांमध्ये रक्ताची गुठळी विरघळणारी विशेष औषधांचा परिचय);
- त्याच उद्देशासाठी अँटीकोआगुलंट आणि अँटीप्लेटलेट थेरपी;
- रक्ताची गुठळी, रक्तवहिन्यासंबंधी प्लास्टी काढून टाकण्यासाठी सर्जिकल हस्तक्षेप.
स्ट्रोकवर वेळेवर उपचार केल्याने मेंदूच्या ऊतींच्या नेक्रोसिसच्या फोकसवर लक्षणीय मर्यादा येऊ शकतात. परिणामी, एखादी व्यक्ती मृत्यू टाळू शकते, आणि काही प्रकरणांमध्ये, अपंगत्व. तथापि, स्ट्रोक अजूनही एक अत्यंत गंभीर पॅथॉलॉजी आहे, ज्याचा उपचार केवळ डॉक्टरांच्या देखरेखीखाली केला पाहिजे.
बोझबे गेनाडी अँड्रीविच, आपत्कालीन डॉक्टर